Shared decision making, Informed consent, Simple consent
序論
・患者の選択権の向上は、医療倫理および法の中心的なテーマであり、インフォームドコンセント(informed consent)は患者の自律性を促進するためのプロセスである。
・一方、共同意思決定(shared decision making, SDM)は広く推奨される倫理的アプローチであり、両者は臨床的および倫理的に重要な点で異なるプロセスと捉えられるべきである。
①インフォームドコンセントは、臨床的選択肢が1つしかない場合でも適用され、重大なリスクを伴うすべての決定において必要である。
②一方、SDMは不確実な状況で2つ以上の臨床的に合理的な選択肢が存在する場合に最も適している。
③単純な同意(simple consent)は、リスクが低い意思決定において適用される。
Informed consentとSimple consent
・リスクは連続的なもので、特定のリスクの大きさは起こり得る有害事象の発生確率および重篤度により決定される。特に介入あるいは介入しない場合に重大なリスクがある場合にインフォームド・コンセントが求められる。
①高リスク(high risk):介入または非介入による重大または不可逆的な有害事象の確率が高い場合。実際には、医師が患者にインフォームドコンセントを求める際の基準となる。
・例として、腹部に銃創を負った患者が緊急手術を必要とする場合が挙げられる。この状況では、手術が唯一の現実的な選択肢であり、通常の意味での「選択」が存在しない。しかし、法的にはインフォームドコンセントが求められ、患者は治療を拒否する自由も有している。
②低リスク(low risk):予測可能な有害事象の発生率が低く、臨床的に容易に管理可能な場合。
・例えば、ニッケルを含む指輪による接触性皮膚炎の患者に対する局所ステロイド治療が該当する。この場合、医師は病状と治療法(例:ステロイドの使用方法とその利点、指輪を外すべき理由)を説明するだけで十分であり、リスクや代替治療に関する詳細な議論は不要である。このような状況では、患者が処方箋を受け取り、薬を服用するという意思表示が「単純な同意(simple consent)」と見なされる。
・Simple consentは、以下のような特徴を持つ。
- 医師からの説明に続く患者の同意または拒否(明示的または暗示的)
- リスクや代替治療の議論は、適切な場合にのみ実施される
・一方、インフォームドコンセントは以下のような特徴を持つ。
- 提案される介入の性質、目的、リスクと利益、代替案および治療しない場合の結果についての議論
- 患者の明示的な同意または拒否が求められる
共同意思決定(SDM)の範囲
・共同意思決定(SDM)は、患者と医師の間で情報を交換し、意思決定自体に協力するプロセスである。
・これは、患者と医師の間で選択肢が存在し、医師が患者を意思決定に関与させる場合にのみ完全な形で成立する。
・医師が一方的に意思決定を行い、患者の同意を得るだけの場合、それはSDMとは見なされない。
・実際には、多くの医師が情報を共有しつつも、意思決定権を患者に委ねないことが一般的である。
・SDMが適切に機能するには、以下の要素が必要である。
- 複数の実現可能な治療選択肢が存在すること
- 患者が自己の価値観や嗜好に基づいて意思決定できること
- 医師が患者の意思決定への関与を促すこと
・しかし、次のような場合にはSDMが成立しない。
- 患者が意思決定に必要な情報を処理する能力を欠いている場合
- 緊急手術が必要であり、治療の選択肢が事実上1つしかない場合
・例えば、腹部に銃創を負い、生命の危険がある患者の場合、手術が唯一の実行可能な選択肢であり、この状況ではSDMの適用は困難である。
・こうした場合、意思決定は医師に委ねられることが一般的であるが、これは必ずしも「パターナリズム(父権主義)」ではなく、臨床状況による制約といえる。
・一方、治療において選択肢が複数あり、それぞれが患者の価値観や好みに影響を与える場合、SDMは特に重要である。
・例えば、小さな局所的乳癌の治療における乳房切除(mastectomy)と乳房温存術(lumpectomy + 放射線治療)は、生存率に大きな差がないため、患者の個人的な価値観やライフスタイルが治療選択に大きく影響する。
・このような状況では、医師は患者の価値観や好みを理解し、意思決定を支援する役割を果たすべきである。
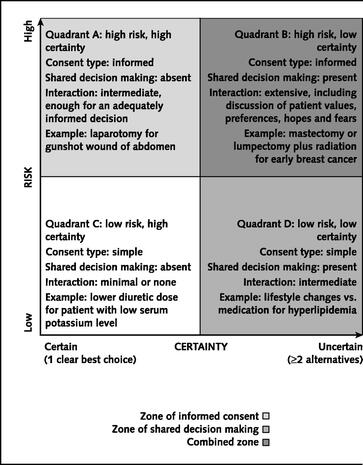
ConsentおよびSDMのマッピング
・これまでに述べたように、インフォームドコンセントと共同意思決定(SDM)は、それぞれ異なる範囲と内容を持つプロセスであり、それぞれが異なる臨床状況に適用されるべきである。
・これらの意思決定プロセスの違いをより明確にするために、「意思決定平面(decision plane)」という標準化されたモデルがときに用いられる。
・このモデルは、リスクと確実性という2つの軸に基づき、あらゆる医療意思決定を分類するものである。
<意思決定平面の2つの軸>
・リスク(Risk):介入または非介入に伴う有害事象の発生確率とその重篤度
・確実性(Certainty):複数の臨床的に合理的な選択肢が存在するかどうか
・この平面は、4つの異なる意思決定タイプに分けられる。
- 高リスクかつ選択肢が1つのみ(Quadrant A)
- 高リスクで複数の選択肢がある(Quadrant B)
- 低リスクかつ選択肢が1つのみ(Quadrant C)
- 低リスクで複数の選択肢がある(Quadrant D)
・以下、それぞれの象限に該当する具体例を示す。
①Quadrant A(高リスク・選択肢1つ)
・銃創による腹部損傷:緊急手術が必要であり、実質的に他の選択肢はない。
・インフォームドコンセントが適用されるが、意思決定の余地は少ない。
②Quadrant B(高リスク・複数の選択肢)
・小さな乳癌の治療(乳房切除 vs. 乳房温存術)
・インフォームドコンセントとSDMの両方が適用され、患者の価値観や好みが意思決定に重要な役割を果たす。
③Quadrant C(低リスク・選択肢1つ)
・軽度の低カリウム血症に対する利尿薬の減量
・単純な同意(simple consent)が適用され、リスクや代替案の詳細な議論は不要。
④Quadrant D(低リスク・複数の選択肢)
・軽度の高コレステロール血症に対する生活習慣改善または薬物治療
・単純な同意とSDMが適用され、患者の好みが意思決定に影響を与える。
・これらの象限に基づき、臨床医は患者との意思決定プロセスを適切に選択することが求められる。
・特に、Quadrant BおよびDにおいては、患者の価値観や好みが治療選択に大きく影響するため、SDMが積極的に取り入れられるべきである。
患者の関与が特に重要な意思決定のタイプ
・すべての医療意思決定において、患者の関与は重要であるが、特定の状況ではその重要性が特に高くなる。
・以下は、患者の積極的な関与が求められる代表的な意思決定のタイプである。
<1. 高リスク(High Risk)>
・重大な有害事象のリスクが高い治療の場合、インフォームドコンセントが必須である。
・例:生殖可能な女性に対する重度の尋常性痤瘡(acne vulgaris)に対するイソトレチノイン(isotretinoin)の投与。
<2. 医学的不確実性(Medically Uncertain)>
・医師が最適な治療方針について確信が持てない場合、または他の医師が異なる推奨をする可能性がある場合。
<3. 嗜好が関与する不確実な意思決定(Medically Uncertain and Preference Sensitive)>
・生命の長さと生活の質の間のトレードオフや、身体の完全性の保持、将来の問題の予防、費用や利便性などの競合する要因が関与する場合。
・例:小さな局所的乳癌に対する乳房切除(mastectomy)と乳房温存術(lumpectomy + 放射線治療)の選択。
<4. 価値観が関与する不確実な意思決定(Medically Uncertain and Value Sensitive)>
・宗教的、道徳的、哲学的信念に大きく影響される選択肢が存在する場合。
・例:遺伝子異常を検出するための出生前診断(amniocentesis)。
・これらの状況では、単に情報を提供するだけでなく、患者の価値観や信念を反映した意思決定を支援することが重要である。
・特に、患者が治療選択に対して異なる価値を持っている場合、医師はその価値観を理解し、尊重することが求められる。
結論
・インフォームドコンセント、単純な同意(simple consent)、および共同意思決定(SDM)が、それぞれ異なる範囲と目的を持つプロセスであることが示された。
・これらは以下のように区別される。
①インフォームドコンセント:重大なリスクが伴う意思決定において必要であり、1つの選択肢しかない場合でも適用される。患者には提案された介入に同意または拒否する権利がある。
②単純な同意(simple consent):リスクが低く、医師が推奨する治療が事実上唯一の選択肢である場合に適用される。患者の同意は明示的または暗示的であり、詳細なリスクや代替案の議論は不要である。
③共同意思決定:複数の臨床的に合理的な選択肢が存在し、患者の価値観や好みが意思決定に大きく影響する場合に適用される。
・これらの異なる意思決定プロセスは、患者と医師の関係において異なる役割を果たしており、それぞれが異なる臨床状況に適したものと考えられる。特に、患者の価値観や信念が意思決定に強く影響する状況では、SDMが重要な役割を果たす。
・医師は、患者が自らの価値観や好みに基づいて意思決定できるよう支援する責任がある。
・すべての医療における意思決定において、患者の関与を尊重し、その意思決定権を最大限に尊重することが重要である。
・これらの原則を理解することにより、医師はより良い患者満足度、治療のコンプライアンス、および臨床アウトカムを達成できる可能性が高まる。
―――――――――――――――――――――――――――――――――
<参考文献>
・Whitney SN, McGuire AL, McCullough LB. A typology of shared decision making, informed consent, and simple consent. Ann Intern Med. 2004 Jan 6;140(1):54-9. doi: 10.7326/0003-4819-140-1-200401060-00012. PMID: 14706973.

