多疾患併存/アリアドネの原則
概要
・多疾患併存(multimorbidity)は主にプライマリケアで対応される課題である。家庭医は総合的かつ患者中心のアプローチ、長期的な関係性に基づくケアなどといった特性を有することから、多疾患併存の管理に適している。
・プライマリケアにおける多疾患併存における意思決定を支援するツールとして、ギリシア神話の人物にちなんだ”アリアドネの原則(Ariadne principles)”が提唱された。
・アリアドネの原則の中核には医師と患者による現実的な治療目標の共有がある。これらは以下の内容を通じて導かれる。
- 患者の状態、治療、コンテクストなどに関する綿密な相互作用の評価
- 患者の嗜好(最も望む結果と望まない結果)を踏まえた健康問題の順位付け
- 目標達成のために最適な診断、治療、予防の選択を行う個別化されたマネジメント
・その後のフォローアップの過程で目標達成につながっているのかを再評価する。
プライマリケアにおける多疾患併存
・多疾患併存とは1人の患者に複数の慢性疾患が存在することである。
・家庭医は総合的かつ患者中心のアプローチ、長期的な関係性に基づくケアなどといった特性を有することから、多疾患併存の管理に適している。
・しかし、以下のような課題によって医師も困惑することがある。
- 現存する複数のプロブレムの相互関係性の把握
- 変化し続ける複数の疾患状態のマネジメント
- 心理社会的要因(動機づけ, エンパワメントを含む)と治療や予後の相互作用
・慢性疾患を抱える患者は治療負担(treatment burden)で苦しい思いをすることもあり、”最小限に介入する医療(minimally disruptive medicine)”の必要性が提唱されている。
・患者と医師の間で治療の優先順位や嗜好が一致しない可能性や、各疾患に関するガイドラインの推奨がバッティングすることもあり、多疾患併存の患者の治療は単一の疾患を有する患者の治療よりも負担が大きい。
・現在の各疾患のガイドラインはそれぞれの疾患ごとの相互作用に関する考慮が十分でないため、全てのガイドラインによる推奨をただ取り入れるだけでは不適切である。
プライマリケアにおける診療タスク
・ScottとDavisは家庭医が患者の訴えを広く捉えるための枠組みを提示していて、それは以下の4要素から構成される。
- 現在の訴え(presenting problems)のマネジメント
- 継続的な問題(continuing problems)のマネジメント
- 受療行動(help-seeking behaviors)の修正
- 機会を逸さずに行われる健康増進(opportunistic health promotion)
<1. 現在の訴えのマネジメント>
・新規に出現した訴えへの対応は多疾患併存により複雑なものになることがある。なぜならばその訴えが既存のいずれかの疾患、あるいはその治療によって惹起されている可能性があるためである。
・たとえばパーキンソン病患者の血圧変動がパーキンソン病そのものによるのか、降圧薬の影響なのかを判断する必要がある。
<2. 継続的な問題のマネジメント>
・多疾患併存の患者では他の既存疾患の継続的なマネジメント(病期の評価, 治療の遵守状況, 二次予防の実施など)が必要である。これらはときに診察時間を逼迫させるため、優先順位付けが重要となる。
<3. 受療行動の修正>
・すべての診療は今後の受診予定やセーフティネットに関する患者のニーズや期待を確認し、調整するべきである。
・治療や通院の負担が過度な場合、治療の継続や遵守が困難となる場合がある。
<4. 機会を逸さずに行われる健康増進>
・年齢や性別に応じた予防的介入は重要であるが、多疾患併存により患者および医師の負担が増すことがある。
多疾患併存の患者に対するアリアドネの原則
・ギリシア神話において、アリアドネはテセウスに糸玉を渡すことで、テセウスが迷宮から脱出できるように助けたとされている。この逸話は多疾患併存に関する研究を象徴する喩えとして利用されている。アリアドネの原則もまた、多疾患併存のマネジメントの道しるべとなる糸(ガイド)のようなものである。
・通常、全てのプロブレムを1度の診療で完全に扱うことは現実的でない。したがって、アリアドネの原則は本来的には継続的な診療において適用されるべきものである。
・アリアドネの原則は以下のプロセスで構成される。
- 相互作用の評価(interaction assessment)
- 優先順位付けと患者の嗜好の明確化(prioritization and patient’s preferences)
- 個別化されたマネジメント(individualized management)
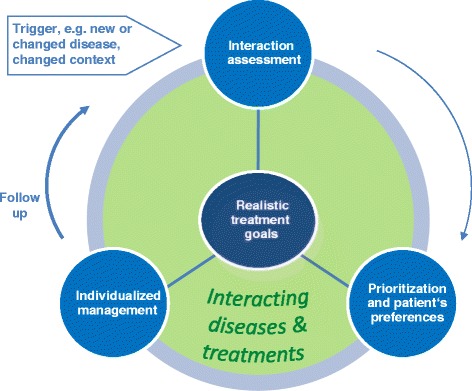
相互作用の評価
・単一疾患とは異なり、多疾患併存を有する患者では複数の疾患とその治療の間で多様な相互作用が生じる可能性がある。これらは疾患の経過を複雑にしたり、診断や治療、予防を複雑にする可能性がある。
・そのためには以下のような相互作用を個別に確認する必要がある。
・薬剤と薬剤の相互作用(drug-drug interactions)
・薬剤と疾患の相互作用(drug-disease interactions)
・疾患と疾患の相互作用(disease-disease interactions)
・ポリファーマシー(多剤服薬)では有害事象のリスクが高まることが知られていて、複雑な服薬スケジュールは服薬アドヒアランスの低下やUndertreatmentを招くことがある。
・多疾患併存の患者ではうつ病や不安障害などの精神疾患を合併しやすい。
・以下の評価も重要である。
- 全ての診断名を一覧化しそれぞれの重症度やQOLおよび生活機能への影響を評価する。
- 疼痛、倦怠感、呼吸困難、めまいなどの症状はQOLに大きな影響を与え、患者の希望にも影響しやすい。
- 現在服用している薬剤の定期的な見直しを行う。
- 薬物療法、非薬物療法を含む全体的な治療負担(treatment burden)を評価し、ケアに関与している他の医師を把握する
・また、以下のような心理社会的背景への積極的な評価も重要である。
- 心理的苦痛(distress)、精神疾患、認知機能障害の徴候
- 睡眠障害、食欲不振、水分摂取の問題など
- 社会的環境(生活状況、社会的支援、孤立、経済的困窮など)
・また、以下のようなコンテクストの把握も重要な情報となる。
- 健康リテラシー
- 社会参加
- 機能的自律性(functional autonomy)
- 対処方略(coping strategies)
- 受療行動(health care-seeking behavior)
優先順位づけと患者の嗜好
・治療による相互作用で有害事象が生じる可能性が高い場合、あるいは治療目標同士が競合している場合、あるいは全体の治療負担が容認できない水準にある場合にはプロブレムに優先順位付けを行う必要がある。
・こういった意思決定は患者の価値観や嗜好にもとづいてなされるべきである。患者の嗜好を把握し、優先事項や現実的な治療目標について合意形成を行う必要がある。
・家庭医は医師自身の嗜好/価値観と患者の嗜好/価値観が異なっている可能性について自覚するべきである。
・患者の嗜好を明確化するためには、患者が最も懸念するのが”症状そのもの”なのか、あるいは”その先の結果として生じる可能性や疾患のこと”なのかという点を理解する必要がある。
・長期的な関係性のなかで、嗜好や優先順位、治療目標は適宜再評価する必要がある。病期の進行や時間経過に伴うコンテクストの変化により、様々な状況が変わり得るためである。
・以下の点も考慮されるべきである。
- 患者の予後(身体的/精神的機能、QOL、余命)を常に踏まえて判断すること
- 疾患別のアウトカムから、より一般的なアウトカムや患者の価値観(例: QOL)へと移行が生じ得ることを認識する
- 家庭医は患者との対話を通じて嗜好の優先順位を評価し、それに応じてアウトカムを序列化する
・患者が優先するアウトカムには以下のようなものがある。
- 症状緩和
- 身体的/精神的/社会的な機能・役割の維持
- 疾病予防
- 有害な副作用の回避(例: 悪心, 眠気, めまい, 倦怠感など)
・家庭医は以下の内容も確認するべきとされる。
- 各種治療が受けいれられる可能性
- 患者自身がそれらをマネジメントできる能力があるかどうか
個別化されたマネジメントとフォローアップ
・問題に優先順位をつけた後はモニタリング、治療、予防、セルフケアに関するプランを策定し、共有された現実的な治療目標の達成を目指す。
・評価の中心に据えるべきなのは、ある介入(診断的/治療的/予防的介入)によって期待される利益が、その患者個人にとってのリスクや不利益を上回るかどうかという点である。
・一般的に単一疾患の患者であれば、疾患が重度であるケースほど、介入による恩恵は大きくなる傾向にある。一方で、リスクが小さい患者では得られる利益が比較的小さいが、不利益が生じる可能性は同程度である。
・また利益が得られるまでの時間(time to benefit)についても、患者の嗜好や予後(予測される生存期間)を踏まえて考慮する必要がある。
・薬剤-薬剤間の相互作用の評価などについては薬剤師との協働も重要となる。
・複雑な服薬スケジュールは患者にとって治療負担が大きい。この場合、例えば徐放製剤への変更や、服薬支援ツール(例: 一包化, リマインダー)などの活用が有効である。
・最小限の治療で最大の効果を得るアプローチ(minimally disruptive approach)を意識することが重要である。
―――――――――――――――――――――――――――――――
<参考文献>
・Muth C, van den Akker M, Blom JW, Mallen CD, Rochon J, Schellevis FG, Becker A, Beyer M, Gensichen J, Kirchner H, Perera R, Prados-Torres A, Scherer M, Thiem U, van den Bussche H, Glasziou PP. The Ariadne principles: how to handle multimorbidity in primary care consultations. BMC Med. 2014 Dec 8;12:223. doi: 10.1186/s12916-014-0223-1. PMID: 25484244; PMCID: PMC4259090.

