多発性硬化症 MS: multiple sclerosis
疫学と原因
・多発性硬化症(MS: Multiple sclerosis)は中枢神経系(CNS)に炎症性脱髄を惹起する自己免疫疾患のひとつである。
・MSでは白質のみでなく、大脳皮質や深部灰白質にも障害をもたらす。
・40歳未満での非外傷性神経障害の最も一般的な原因である。2010年に米国における推定有病率は100,000人あたり309人であった。
・原因はおそらく多因子的であり、複数の遺伝的および環境的要因によって生じている可能性が想定されている。環境要因としてはビタミンD欠乏やEBV感染などが関与している可能性が示唆されている。
症状/臨床経過
・典型的には視神経炎(optic neuritis)、脊髄炎(myelitis)、脳幹/小脳病変による症状がみられ、これらはClinically isolated syndrome(CIS)と呼ばれる。MSではCNSのほぼ全ての部位を傷害する可能性がある。
・症状は断続的かつ急性経過で出現する。症状が数日の間に進展する”再燃”や”フレア”を起こし、症状が改善するとしても改善するまでに数週間から数ヶ月を要することがある。
・再発寛解型(RRMS: relapsing remitting MS)では急性症状(relapse)とその後の回復を繰り返すことが経過として特徴的である。
・温熱により症状が増悪することがある(Uhthoff現象)。
病型分類
・主に以下の4分類がある
- 再発寛解型(RRMS)
- 二次性進行形(SMPS)
- 原発性進行形(PPMS)
- 臨床的に孤立した症候群(CIS: clinically isolated syndrome)
・MSの約85%は再発と寛解を繰り返す、再発寛解型(RRMS)である。
・疾患の分類は適切な疾患修飾療法(DMT)を選択するために重要である。
・MRI撮像で視神経炎などの急性脱髄発作を起こした患者で、最終的にMSの診断基準を満たす10年間におけるリスクは約90%である。
・再発の症状は数日~数週間後にピークに達しやすい。その後、数週間~数ヶ月の回復期が続く。最初の数年間は多くの患者が機能を比較的大きく改善する。しかし、時間経過によって再燃をくりかえすと回復量が減少し、永続的な障害をきたすこととなる。
視神経炎
<症状>
・視力障害(visual impairment):症状は片眼性(約90%)が多い。両側性は稀(10%)。
・視野欠損(visual field defect):中心暗点や、中心暗点から盲点まで広がる”中心盲点型スコトーマ(centrocecal scotoma)”がみられる。
・色覚異常
・眼球運動時痛
<身体所見>
・視力低下(眼科受診を促す)
・相対的瞳孔求心路障害(RAPD): relative afferent pupillary defect)
※片側性の視神経炎でみられ、Swinging flash testを実施すると患側に光を当てた際に
瞳孔が拡大するというparadoxicalな反応を示す所見である。
・眼底診察で視神経乳頭浮腫が確認される
※ただし視神経後部に炎症が限局すれば眼底所見で異常がみられないこともある。
<診断>
・典型的にはMSの一部として出現するが、視神経脊髄炎スペクトラム障害(NMOSD)やビタミンB12欠乏症などといった他疾患の鑑別も重要。
・MRI撮像では視神経の造影効果などが手がかりとなる。
脊髄炎
・脊髄炎はMSの初発症状として比較的頻度が高い。
<症状>
・MSによる脊髄炎では部分的な脊髄障害(partial myelitis)として発現し、以下のような神経症候がみられる。
・運動障害:障害部位以下の筋力低下
・感覚障害:特定の皮膚分節に一致した感覚低下
・膀胱直腸障害:排尿回数の増加, 尿意切迫感, 尿閉など
<身体所見/随伴症状>
・急性期の筋トーヌス亢進
・発症初期は弛緩を示すことがあるが、時間経過とともに痙直(spasticity)へ移行する
・バンド感覚(band-like sensation):胸腹部を巻くような帯状の圧迫感
・Lhermitte徴候:頸部前屈時に脊柱や四肢に電撃様感覚が出現
※運動/感覚の完全麻痺はMSでは稀であり、部分的障害に留まりやすい。
<診断>
・脊髄炎はMSの初発イベントとして知られ、MRI撮像で脊髄内にT2WI-highな所見がみられる。
脳幹/小脳における障害
・脳幹および小脳における病変はMSの初発症状としてしばしばみられ、多彩な神経症状を伴いやすい。
<小脳/前庭系の障害による症状>
・運動失調(ataxia):
・四肢や体幹の随意運動の強調を失い、四肢または体幹において失調を生じる
・測定障害(dysmetria):
・指鼻試験で目標に届かない、あるいは通り過ぎてしまうという運動精度の障害
・協調運動障害(dysdiadochokinesia):
・回内回外試験が困難となる
・平衡障害やめまい(vertigo):
・特に前庭核が障害されるとみられやすい
<脳幹病変による症状>
・複視や視界の揺れ
・MLF症候群:
・片側の眼が内転できず、体側の外転眼に眼振を伴う所見
・MSに特徴的な所見である
<診察で確認される障害>
・歩行障害(tandem gait dysfunction)
・特に継ぎ足歩行が困難となる
・眼球運動異常
・眼球の内転障害や眼振、視線の固定困難がみられる
診断基準/MRI撮像/髄液検査
・2017年のマクドナルド基準(McDonald基準)が広く利用されている。病変の”時間的”および”空間的”な広がりを示す所見が必要である。
・詳細は割愛するが、”2度の再発+経時的な2つの客観的所見”、あるいは”1回の再発(CIS)+2つの客観的所見+特定のMRI所見”などが必要となる。
・マクドナルド基準を適切に使用することで、他疾患の鑑別にも役立つ。
・ほとんどのケースにおいてマクドナルド基準はMRI所見を必要とする。MRI所見は診断と予後予測の2面で重要。T2WIで高信号を示し、Gd造影剤を利用すると血液脳関門(BBB)の破壊を伴う活発な炎症プロセスが強調されることがある。
・マクドナルド基準では4つの部位(脳室周囲, 大脳皮質の近傍、脳幹/小脳、脊髄)の所見が強調されている。
・髄液検査は診断において必須でない。PPMSの診断で基準を満たさない場合において髄液検査が必要となる。しかし、あくまで髄液検査は診断が明確でない場合の補助的な診断ツールとして利用する。
・特異的な所見ではないが約90%でオリゴクローナルバンドが認められる。また、IgG indexの上昇が50~75%で認められ、軽度の多核球増多も約半数で認められる。
・そのほか誘発電位検査(Evoked potentials)や光干渉断層計(OCT)も補助的に利用される。
鑑別疾患
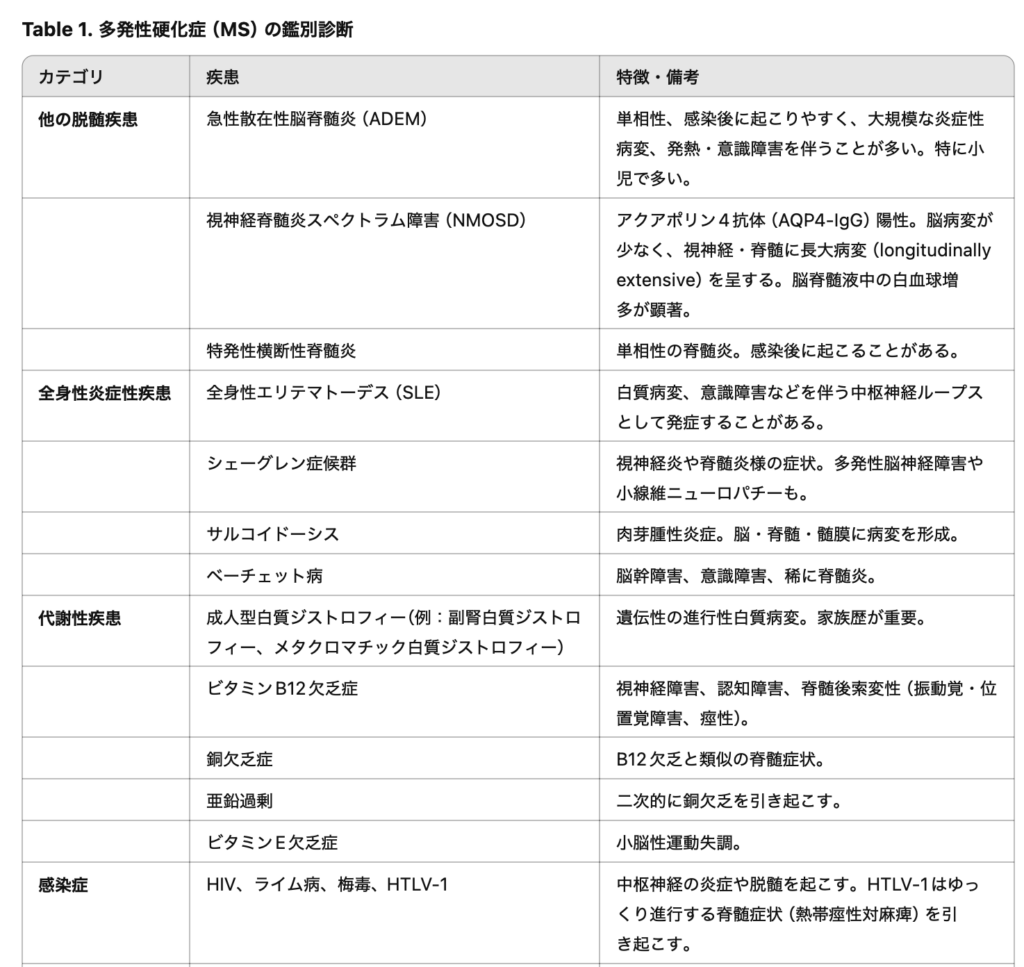

治療
・MSの治療は多職種チームによる包括的な介入を要する。
・治療の3本柱は以下の通り:
- 急性増悪(relapse)のマネジメント
- 再発予防と進行の遅延(DMTs: disease-modifying therapies)
- 症状緩和(例: 疲労感, 認知障害, 痙縮など)
・非薬物的介入(理学療法, 作業療法など)も重要
・DMT選択においては病型評価が重要である。近年はPPMSにも使用可能な薬剤(例: オクレリズマブ)が承認されている。
・SPMSで進行が緩徐な場合は支持療法が中心となる。
・各種DMTについての詳細は割愛する。
・急性増悪時の標準的治療としてmPSL 1g/日×3~5日間 静注が挙げられる。なお、ステロイド治療が無効な場合には血漿交換、シクロホスファミドの使用なども検討される。
・痙縮についてはバクロフェン、チザニジン、ボツリヌス毒素などが利用される。神経障害性疼痛に対してはプレガバリンやTCAなどが利用される。排尿障害については抗コリン薬やボツリヌス毒素が利用されることがある。
・フォローアップでは定期的な神経学的評価、MRI撮像による病勢評価、血液検査などによるDMTの効果、副作用の評価がなされる。
・予防接種について健常人と同様な接種が推奨される。ただし、一部のDMT(例: フィンゴリモド)では生ワクチンを回避する。
・COVID-19発症時にもDMTの中止は不要である。
―――――――――――――――――――――――――――
<参考文献>
・Olek MJ. Multiple Sclerosis. Ann Intern Med. 2021 Jun;174(6):ITC81-ITC96. doi: 10.7326/AITC202106150. Epub 2021 Jun 8. PMID: 34097429.

