カンジダ症 candidiasis
カンジダ症とその疫学
・カンジダ症は主要な真菌感染症である。
・侵襲性カンジダ症やカンジダ菌血症は免疫不全者や重症患者などにおいて発症リスクが高まる。しかし、侵襲性カンジダ症を発症する患者の多くは免疫不全状態がはっきりしないことがある。
・また、皮膚粘膜カンジダ症は健常者にも発症する。
・C.aurisやC.parapsilosisなどは耐性化が進行していて、治療をさらに複雑にしている。特にC.aurisは近年広まりつつある多剤耐性の可能性があるCandida属であり、医療施設で重症感染をときに起こすことが知られている。
・IL-17阻害薬などの生物学的製剤の使用はカンジダ症の発症リスクを高める。
・特に口腔カンジダ症、食道カンジダ症などの皮膚粘膜カンジダ症は進行したHIV感染症や血糖コントロール不良な糖尿病患者などといった免疫不全者、口腔衛生状態が不良な患者で多く発症する。
・カンジダ菌血症は侵襲性カンジダ症のなかで頻度が高い疾患であり、その多くは医療関連感染症である。
・腟カンジダ症は4人に3人の女性が生涯に1度は発症するという推計もある。
診断
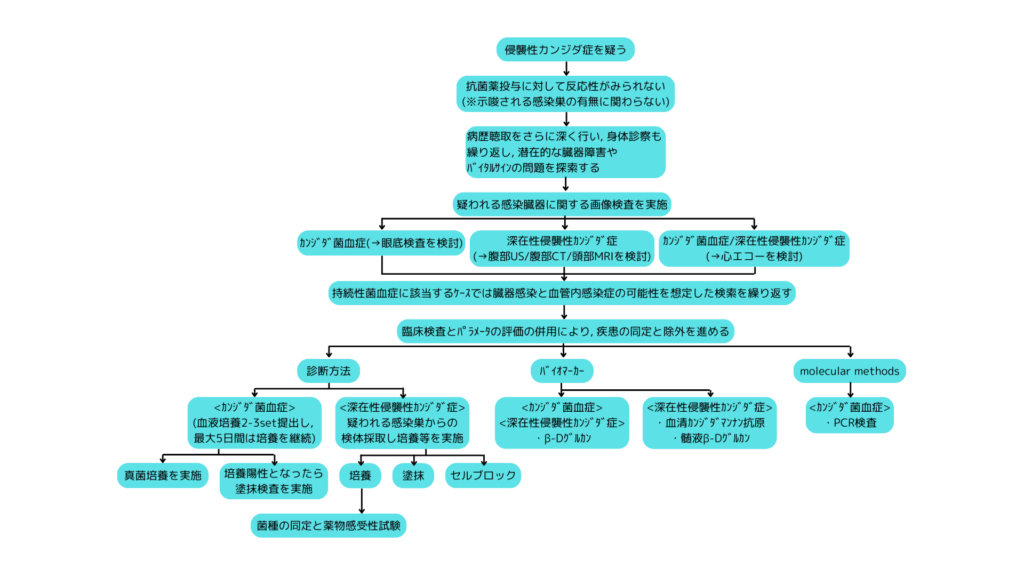
・侵襲性カンジダ症にはカンジダ菌血症、播種性カンジダ症、カンジダ菌による単一臓器感染が含まれる。
・カンジダ菌血症の患者では詳細な病歴聴取、影響を受ける臓器の評価(例: 心内膜, 髄膜炎)に焦点を当てた身体診察を行うことが推奨される。
・好中球減少の状態が長く続いているケースや発熱、右上腹部痛を自覚するケースでは慢性播種性カンジダ症の除外を目的にした画像検査を行うことが推奨されている。
・皮膚粘膜カンジダ症の診断においても身体診察が特に重要である。これは臨床症状に基づいて通常は行われる。
・感度が十分でないものの、培養検査が診断方法の基本となる。成人患者ではカンジダ菌血症の可能性を想定する際には20mLずつの血液量で2~3セットの血液培養を提出するべきである。血液培養の感度は採取した血液量と提出したボトル数に応じて高くなる。また、真菌培養や直接顕鏡も実施するべきである。
・治療が検討される状況では菌腫の同定まで行われることが重要である。異なる検体から培養された。
・カンジダ菌血症および侵襲性カンジダ症の疑いのある患者では血清β-Dグルカンを確認することが中等度に推奨されている。ただし、カンジダ菌血症および侵襲性カンジダ症の診断はβ-Dグルカンのみに基づいて行われるべきでなく、それだけを根拠に抗真菌薬による治療を開始することは推奨されない。また、偽陽性を惹起するような要因がないかという点やカンジダ以外の真菌感染症の可能性という点での検討も要する。
・カンジダ菌血症および播種性カンジダ症の診断の補助的手段として血清マンナン抗原および抗マンナン抗体検査の併用が中等度に推奨される。
・中枢神経系感染症(髄膜炎)が疑われる場合には髄液β-Dグルカンの提出は中等度に推奨される。また、髄液中マンナン抗原の確認も可能であれば実施することが検討される。
<カンジダ菌血症/侵襲性カンジダ症の診療フロー>
薬物感受性試験
・カンジダ症の治療方針を決定するにあたり、欧州抗菌薬感受性試験検討委員会(EUCAST)や臨床検査標準協会(CLSI)における抗真菌薬感受性試験を用いることが推奨される。
治療
・ICU患者で発熱以外に症状がない患者における診療方針について明確なコンセンサスは得られていない。
・ただし、敗血症性ショッックを呈する患者、あるいは全身状態が悪化している患者で、カンジダ菌血症のリスク因子(例: ICU長期滞在, 血管内カテーテル留置, Candida属の定着など)を有するケースでは経験的な抗真菌薬の投与を開始することが中等度に推奨されている。この場合の抗真菌薬は特定のものを推奨するデータはなく、あくまでカンジダ菌血症のケースにおける第一選択薬に準じて選択することが多い。敗血症性ショック患者の経験的治療としてはエキノキャンディン系薬剤(主にカスポファンギン(CPFG), ミカファンギン(MCFG))を使用されるべきで、フルコナゾール(FLCZ)よりも治療成績が優れている。
・経験的抗菌薬治療の中止の判断を目的としたβ-Dグルカンの提出は中等度に推奨されている。
カンジダ菌血症の治療
・Resafungin(2025年02月時点で本邦未承認)を含むエキノキャンディン系抗真菌薬はカンジダ菌(C.aurisを含む)に幅広く活性を有し、第一選択薬として使用される。すなわち、CPFG、MCFG、Resafunginの使用が強く推奨される。これらの薬剤のスペクトラムはほぼ同一であり、感受性試験の結果に基づいて相互に代替可能である。
・エキノキャンディン系抗真菌薬が使用できない場合や、耐性を有している場合などではリポソームアムホテリシンB(L-AMB)、FLCZ、ボリコナゾール(VRCZ)が中等度に推奨される。
・非深在性カンジダ症や遠隔感染巣を伴わないカンジダ症の治療期間は、毎日、血液培養を提出したうえで、3回連続して血液培養が陰性であることを確認できた日を第0日として計14日間とすることが推奨される。
・エキノキャンディン系抗真菌薬を5日以上投与した後に、6つの基準(①血行動態的に安定している ②カンジダ菌が血中から消失したことが証明されている ③好中球減少症でない ④感染源が制御されている(例: CVCの除去) ⑤アゾール系抗真菌薬の内服に忍容性がある ⑥選択されたアゾール系抗菌薬に感受性を有する)を満たすケースでは経口アゾール系抗真菌薬(FLCZまたはVRCZ)へ切替えることが中等度に推奨されている。
・エキノキャンディン系抗真菌薬への耐性を有していたり、治療に忍容性がなかったりする場合にはL-AMBの使用が強く推奨される。
・FLCZは治療失敗率が比較的高いことなどから経験的治療には一般的に推奨されない。VLCZは中等度に推奨されるが、耐性や薬物相互作用のもんだいなどの注意事項がある。
中枢神経感染症の治療
・中枢神経系におけるカンジダ症ではL-AMBとフルシトシン(FC)との併用療法が強く推奨される。
・アムホテリシンBデオキシコール酸(AMPH-B(ファンギゾン®))はL-AMBが使用可能なケースでは使用するべきでない。
・薬物感受性があれば、FLCZ単剤治療を行うことも可能であるが、そのほかFLCZとFCとの併用療法で強化療法を行うことも強く推奨される。
・抗真菌薬治療は感染徴候および臨床症状がすべて消失し、髄液検査が正常化し、画像所見も正常化するまでは継続するべきである。
・中枢神経系に人工物が存在し感染が疑われる場合にはそのデバイスの除去が抗真菌薬治療と同等に強く推奨される。
眼カンジダ症
・アゾール系抗真菌薬に感受性のあるカンジダ菌によるカンジダ菌血症ではFLCZまたはVRCZによる全身投与が推奨される。耐性が認められる場合にはL-AMBによる全身投与が代替治療として推奨される。
・エキノキャンディン系抗真菌薬の眼内移行性が不良であるため、眼内炎の治療に対してはこれらの薬剤を回避することが望ましい。ただし、無症候性で限局的な脈絡網膜炎に関しては感受性があればエキノキャンディン系抗真菌薬の全身投与は検討することができる。
・特に眼内炎の治療に関しては抗真菌薬の硝子体内投与や硝子体切除術については感染症専門医および眼科医と相談のうえ検討するべきである。
・カンジダ眼内炎の潜在的な重症性を考慮すると、4~6週間の抗真菌薬全身投与は正当化される。
・カンジダ網脈絡膜炎で視覚症状を合併していたり、黄斑部に病変が及んでいたりするケースでは4~6週間の抗真菌薬全身投与が推奨される。一方で、視覚症状がなかったり、黄斑部に病変が及んでいなかったりするケースで、なおかつ深在性カンジダ症を合併していない場合には2週間の全身投与で十分な治療効果が得られる可能性がある。
・眼底検査の経時的フォローは治療期間の決定に有用な可能性がある。
・カンジダ角膜炎の治療としてはアゾール系またはポリエン系抗真菌薬(AMPH-Bなど)の局所投与が挙げられる。全身投与を選択する場合には第一にアゾール系抗真菌薬を選択することが推奨される。
カンジダ性感染性心内膜炎
・初期治療としてはL-AMB(3~5mg/kg 1日1回投与)にFC(25mg/kg 1日4回投与)を併用するか、あるいはエキノキャンディン系抗真菌薬の併用が強く推奨されている。
・重大な腎毒性が生じた場合には必要に応じて用量を減らすこととなる。
・アゾール系抗真菌薬による初期治療は推奨されない。
・エキノキャンディン系抗真菌薬とアゾール系抗真菌薬の併用療法、またはL-AMBとエキノキャンディン系抗真菌薬の併用療法は中等度に推奨されている。感受性があれば、FLCZ(400~800mg 1日1回投与)による内服治療に切替えることが可能である。
・弁膜症性の感染性心内膜炎では診断後1週間以内に、あるいはさらに早い時期に弁膜手術を行うことが推奨される。ペースメーカー、植込み型除細動器などを利用している患者ではそれらの除去が強く推奨される。治療期間としては手術後最低でも6週間、合併症(例: 弁周囲膿瘍)を有している場合にはさらに長期の治療が強く推奨される。また、手術不能な場合にはより長期の治療を要する。
ソースコントロール
・カテーテルの抜去が可能な場合にはCVCの抜去を可及的速やかに行うことが強く推奨される。
・侵襲性カンジダ症では可能な限りソースコントロールを実施することが強く推奨される。
――――――――――――――――――――――――――――――
<参考文献>
・Oliver A Cornely, et al. (2025). Global guideline for the diagnosis and management of candidiasis: an initiative of the ECMM in cooperation with ISHAM and ASM. The Lancet, February 13.

