急性めまい acute dizziness
目次
急性めまいとその疫学
・急性めまい(acute dizziness)は救急外来を受診する患者の約3%でみられると報告されいる。
・その多くは良性疾患であり、主に発熱、低血圧、貧血、薬剤の副作用、電解質異常などに起因する神経機能障害によって生じる。
・しかし、急性めまい症の一部は脳卒中や心疾患などの重篤な疾患も含まれるため、適切な鑑別が求められる。
・救急外来を受診した9,472人の患者を対象に診療録をレビューし、めまいの原因を解析した海外における報告では内科系疾患(薬剤性, 中毒性, 代謝性, 感染性疾患)が49%、耳鼻科系疾患が33%、心血管疾患が21%、呼吸器疾患が12%、神経疾患が7%、脳血管疾患が4%という結果であった。
・めまいという用語はときに曖昧で、まずは患者がいうところの”めまい”がどういったSemantic qualifierに置換できるかを検討する必要がある。病歴をよく把握し直すと、前失神や失神といった症候に置換できるケースもあり、その場合は診断アプローチは鑑別疾患が大きく変わる可能性がある。
・めまいの性状として、回転性めまいや浮動性めまいなどが知られるが、この性状は必ずしも鑑別疾患の区別に有用でない。また、患者から病歴聴取し、めまいの性状を把握したとしても、その数分後に同じ手順で聴取し直すと、約50%の患者が異なる性状で回答するということも明らかとなっている。むしろ鑑別を進めるうえで重要なのはめまいの性状よりも、その誘因や持続時間である。
診断アプローチ
・急性めまいの鑑別において、めまいの持続時間と誘因、そして眼振の性状は重要である。
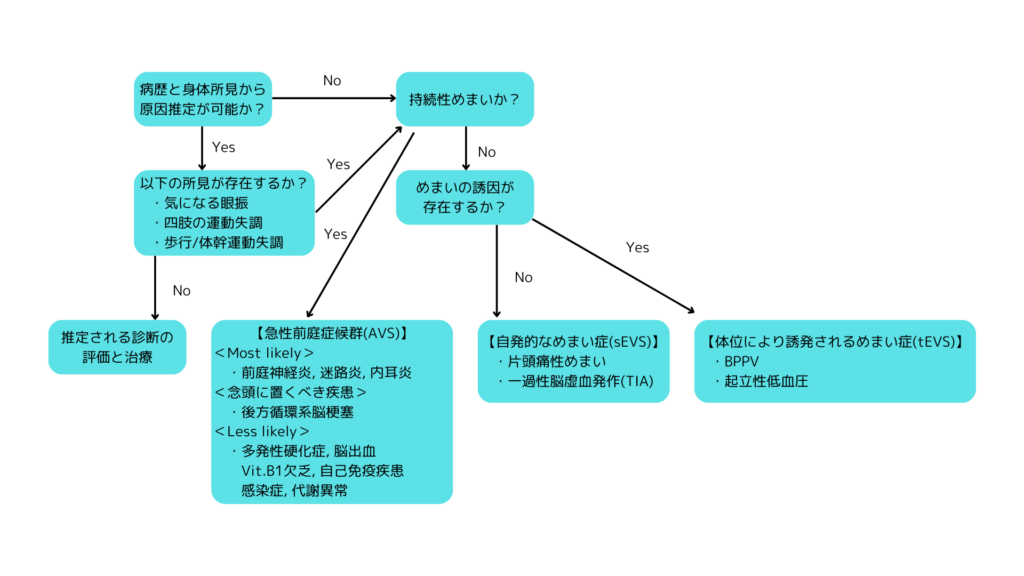
・急性めまいの診断アプローチとしては「ATTESTアプローチ」が提唱されていて、A:Associated symptoms(随伴症状)、TT:Timing and Triggers(時間と誘発因子)、ES:bedside Examination Signs(身体診察)、T:additional Testing as needed(必要に応じた追加検査の実施)の頭文字で構成されている。具体的には以下の図に示すようなとおりである。なお、図中の片頭痛性めまいはいわゆる前庭性片頭痛を指している。
・なお、めまいの持続時間も重要である。BPPVでは長くても1分以内、後方循環系のTIAでは数分~数時間以内、メニエール病や前庭性片頭痛であれば数十分~数時間以内、前庭神経炎や内耳炎/迷路炎、後方循環系の脳梗塞であれば24時間以上という持続時間であることがそれぞれ典型的である。
・持続性めまいの場合は一旦、急性前庭症候群(AVS: acute vestibular syndrome)という概念に相当する可能性について考える。AVSは急性発症のめまい症で、悪心/嘔吐、不安定性、自発性眼振を伴う症候群で、症状が24時間以上続くものを指す。AVS患者の約95%は前庭神経炎(VN)か、後方循環系の脳梗塞かのいずれかの診断に相当するという報告もあり、この2疾患の鑑別を進めること、特に後者の除外を進めることが重要である。なお、AVSの2~3%は多発性硬化症の初期症状ということも知られている。
<ATTESTアプローチ>
内科的疾患による原因
・めまい症の約50%は内科的な原因によるという報告もある。
・一部の例に過ぎないが、黒色便、血便、腹痛、不正性器出血などといった病歴のほか、妊娠の可能性、外傷歴などが鑑別疾患を考えるうえで有用なこともある。
・また新規に開始された薬剤がないかどうかという点にも注意する。特に高齢者においては薬剤の副作用が原因していることも少なくない。
急性前庭症候群(AVS)
・前述のように、急性発症のめまい症で、悪心/嘔吐、不安定性、自発性眼振を伴う症候群で、症状が24時間以上続くものをAVSと呼ぶ。
・AVSの原因疾患の多くは前庭神経炎か後方循環系脳梗塞であるため、これらの鑑別を優先して行うこととなる。
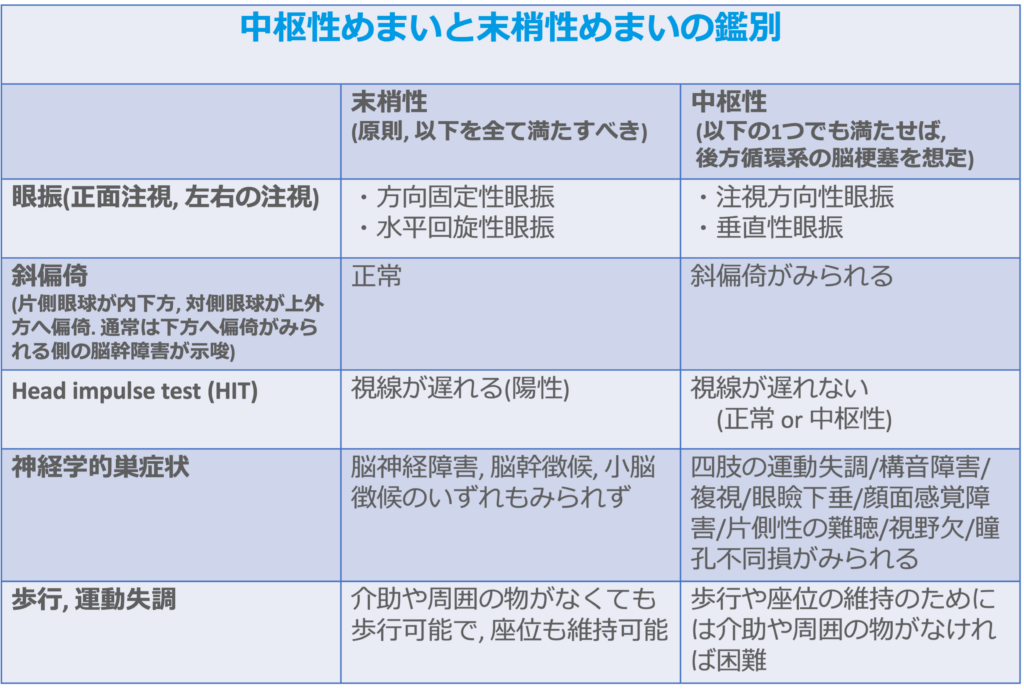
・特に後方循環系の脳梗塞の除外が急がれる。身体診察ではHINTS(Head Impulse-Nystagmus-Test of Skew)の確認が有用とされている。
・Head impulse testでは視線が遅れるようであれば陽性とし、前庭障害が示唆される。一方で、視線が遅れない場合には健常者あるいは中枢性めまいが疑われる。
・Nystgmusについては方向固定性眼振であれば末梢性めまいが示唆される。一方で、垂直性眼振あるいは注視方向性眼振であれば中枢性めまいが疑われる。
・Test of skewについては片眼を遮蔽し、遮蔽を解除した直後に眼球が動くかどうかを確認する方法もある。動くようであれば陽性で、脳幹障害が示唆される。
・なお、HINTSで全てが末梢性めまいパターンであれば、基本的に中枢性めまいは除外されるとされているが、この診断的特性の検証のほとんどは神経内科医か耳鼻咽喉科医によってなされたものであることには留意が必要で、検者の技量も影響すると考えられる。
・また、HINTSの頭文字はHead impulse testから始まっているが、実際に診察する場合は眼振(Nystagmus)から確認するのが良い。なぜならばHead impulse testの有用性はあくまで眼振が認められる患者のみで検証されているためである。
・前述のようにHINTSは高い精度で中枢性めまいを除外できる場合があるが、AICA梗塞がHINTSは末梢性めまいパターンを呈することがあるということには注意が必要である。ただ、AICA梗塞の場合ではAICAの分枝の内耳動脈が侵されるため、通常は難聴が生じる。したがって、HINTSに聴力に関する診察を加えることでこちらについてもケアできるとされている。そして、聴力に関する診察を加えたものは”HINT+”と呼ばれる。
・瞳孔不同と眼瞼下垂がみられれば、Horner症候群を反映しているかもしれず、延髄外側症候群(Wallenberg症候群)を鑑別に挙げる。延髄外側症候群では同側顔面と対側半身の温痛覚障害が生じる(交叉性感覚障害)。なお、運動麻痺と深部感覚障害は生じないことも重要である。
・めまいを訴える患者では歩行が可能かどうかを確認するべきである。歩行が不安定な患者を安全に帰宅させることは困難である。また、歩行障害の程度が大きいほど、脳卒中との相関性が大きいことが示されている。
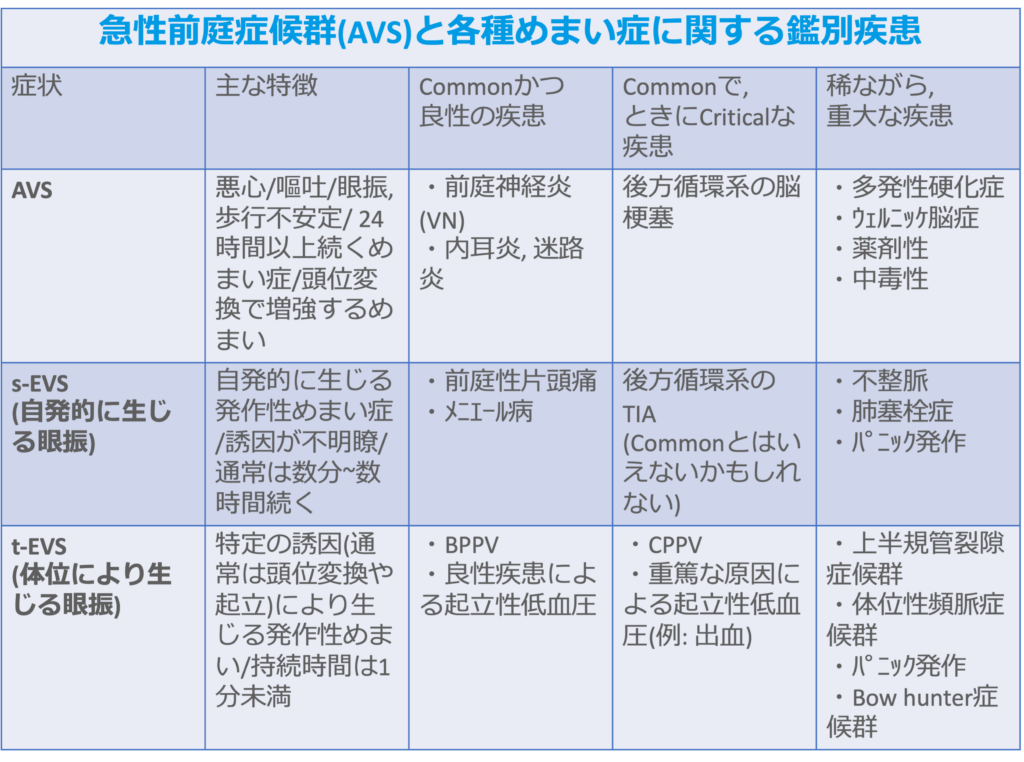
<急性前庭症候群と各種めまい症に関する鑑別疾患>
<中枢性めまいと末梢性めまいの鑑別>
後方循環系の血管解剖
・後方循環系には椎骨動脈(VA)、脳底動脈(BA)、後下小脳動脈(PICA)、前下小脳動脈(AICA)、後大脳動脈(PCA)などが含まれる。
・左右の椎骨動脈は脊椎を通りつつ、頭蓋内に入る。頭蓋内に入った後は前脊髄動脈(ASA)、後脊髄動脈(PSA)、後下小脳動脈(PICA)を分岐する。なお、PICAは延髄外側と小脳下部を栄養する。
・左右の椎骨動脈は合流し脳底動脈となる。脳底動脈は尾側から順に迷路動脈(LA)、前下小脳動脈(AICA)、橋動脈(PA)、上小脳動脈(SCA)を分岐し、最終的に後大脳動脈(PCA)、そして後交通動脈(Pcom)に至る。AICAは橋外側を栄養し、またAICAの分枝には内耳動脈が存在する。なお、AICA梗塞でHead impulse testが陽性となり得る点には留意が必要である。
・中脳は主に上小脳動脈(SCA)および後大脳動脈(PCA)から血液供給を受けている。なお、後交通動脈を経由して、前方循環系から血液も供給されることもある。
自発的で発作的なめまい症(sEVS: spontaneous episodic vestibular syndrome)
・sEVS患者では頭部や体位変換が誘因とならず、持続時間も様々なめまい症を経験する。
・主な鑑別疾患は前庭性片頭痛と、後方循環系の一過性脳虚血発作(TIA)であるが、誘因がないため、両者を身体診察で区別することはできず、あくまで病歴と疫学とで疑う。
・前庭性片頭痛の患者は女性に多い(男女比=5:1)。また、めまいを自覚しているときに頭痛を伴うとは限らない。詳細は別の記事にまとめてあるため、割愛する。
・後方循環系のTIAを発症した患者の約半数は一過性のめまいのみを自覚する。そのほかの症状としては視野欠損、長経路徴候(下肢や体幹の感覚障害など)などがみられることもある。
・メニエール病で救急外来の受診に至ることは比較的稀である。メニエール病の場合はめまいのほかに、難聴、耳鳴、耳閉感を伴うこともある。
体位により誘発されるめまい症(tEVS: triggered episodic vestibular syndrome)
・tEVS患者では身体診察が非常に有用である。
・Schellong testで起立性低血圧を確認することができる。起立性低血圧が証明された場合にはその原因を追求することが重要である。その原因としては主に①循環血液量減少(例: 出血, 下痢など) ②薬剤性(例: アルコール, 利尿薬など) ③一次性自律神経障害(例: 加齢, パーキンソン病など) ④二次性自律神経障害(例: 糖尿病, アルコールなど) が挙げられる。特に循環血液量減少が病態として存在する場合はときにCriticalな経過をたどり得るため、適切に評価をすることが重要である。
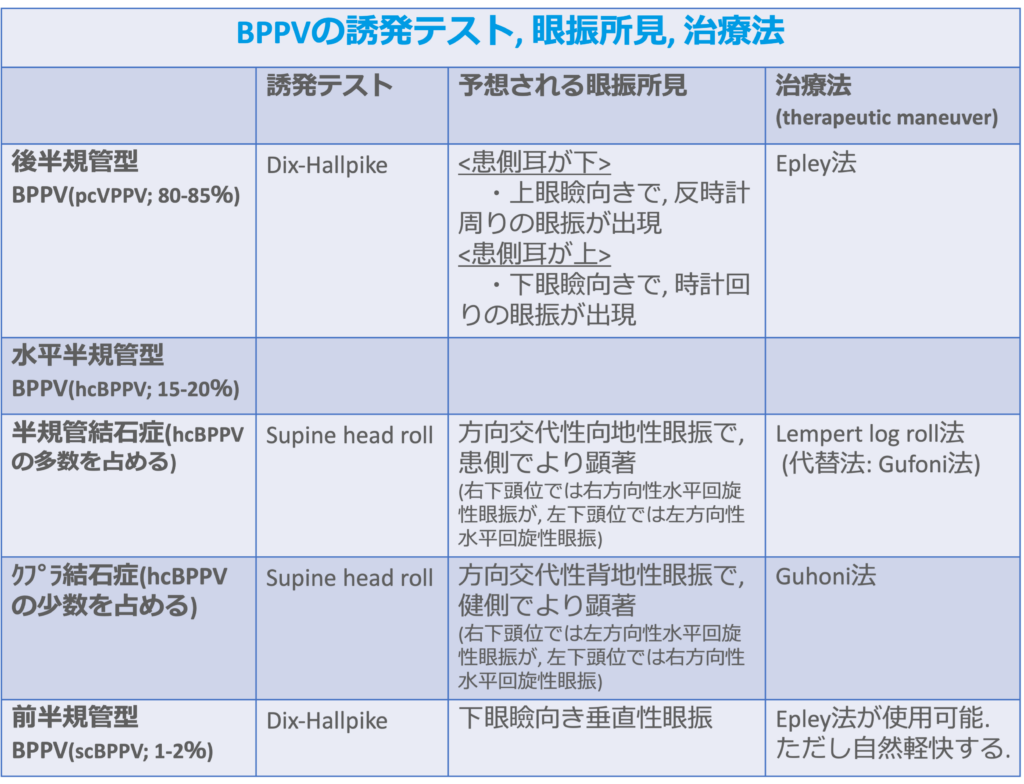
・持続時間が1分以内のめまいの場合はBPPVが疑われる。めまいが原因で睡眠から目が覚める場合のほとんどがBPPVとされている。
・BPPVの80%以上は後半規管型BPPV(pcBPPV)であり、Dix-Hallpike法によって眼振が誘発される。Dix-Hallpikeを両側で試して、いずれも陰性であれば、水平半規管型BPPV(hcBPPV)を想定し、Supine head rollを試すべきである。
・tEVSに含まれ、中枢神経障害が原因となるものを総称しCPPVと呼ぶ。CPPVは後頭蓋窩(特に第四脳室の付近)に問題が生じていることが多く、悪性腫瘍、脱髄疾患、脳卒中などが原因となる。CPPVを疑う所見としては、BPPVらしくない所見が存在すること(例: 頭痛, 複視, 脳神経障害)、頭位変換でめまいは生じないが眼振のみが出現すること、非典型的な眼振所見がみられること(例: 垂直性眼振, 潜時のない眼振, 1分以上続く眼振, 観察機会ごとに眼振の方向が異なる)、耳石置換法への反応性が乏しいことなどが挙げられる。
画像検査
・AVS患者では前庭神経炎と後方循環系脳梗塞を鑑別する必要があるため、通常は画像検査を要する。
・CT撮像は後方循環系脳梗塞に対して感度が低く、特に発症24時間以内の場合は感度7~16%とも報告されている。したがって、CT撮像で後方循環系脳梗塞を安易に否定しないことが重要であり、疑えば頭部MRI撮像まで実施する。
・なお、発症24~48時間以内の後方循環系脳梗塞では頭部MRI撮像で10~20%が見逃されるという報告もある。したがって、臨床的には脳梗塞が疑われるが、画像所見に乏しい場合には時間を空けて頭部MRI撮像の再検も検討する。なお、発症72時間時点では原則としてDWIで高信号所見はまず確認可能といわれている。
――――――――――――――――――――――――――――
<参考文献>
・Gurley KL, Edlow JA. Diagnosis of Patients with Acute Dizziness. Emerg Med Clin North Am. 2021 Feb;39(1):181-201. doi: 10.1016/j.emc.2020.09.011. Epub 2020 Nov 5. PMID: 33218657.
・Soto-Varela A, Rossi-Izquierdo M, Sánchez-Sellero I, Santos-Pérez S. Revised criteria for suspicion of non-benign positional vertigo. QJM. 2013 Apr;106(4):317-21. doi: 10.1093/qjmed/hct006. Epub 2013 Feb 12. PMID: 23404787.
・Edlow JA, Gurley KL, Newman-Toker DE. A New Diagnostic Approach to the Adult Patient with Acute Dizziness. J Emerg Med. 2018 Apr;54(4):469-483. doi: 10.1016/j.jemermed.2017.12.024. Epub 2018 Feb 1. PMID: 29395695; PMCID: PMC6049818.
・Chalela JA, Kidwell CS, Nentwich LM, Luby M, Butman JA, Demchuk AM, Hill MD, Patronas N, Latour L, Warach S. Magnetic resonance imaging and computed tomography in emergency assessment of patients with suspected acute stroke: a prospective comparison. Lancet. 2007 Jan 27;369(9558):293-8. doi: 10.1016/S0140-6736(07)60151-2. PMID: 17258669; PMCID: PMC1859855.

