意識障害 consciousness disorder
意識障害の病態生理
・覚醒(arousal)と意識(awareness)は相互に関連する機能であるが、一方における変化が辛なずしも他方にも同様の変化をもたらすとは限らない。
・覚醒に関わる解剖学的部位は脳幹の上行性網様体賦活系(ARAS)が相当する。このシステムにおけるニューロンは橋背側および中脳に由来し、視床でつながり、大脳皮質の複数の領域へと投射される。大脳皮質は受け取った信号を処理および統合し、意識を生み出す。これらの領域のいずれかに障害が生じることで意識障害が生じる可能性がある。
・したがって、意識障害の原因は主に①脳の構造的異常 ②びまん性神経細胞機能不全(神経細胞機能の全般的低下をもたらす様々な原因による) ③心因性無反応(psychogenic unresponsiveness) の3つに大別される。①については例えば両側性の硬膜下血腫などが相当するが、片側大脳半球の病変(特にmid-line shiftなどを伴わないもの)では意識障害を引き起こしにくく、あくまで大脳皮質の問題では両側性の病変で意識障害が生じることが基本である。
アセスメント
<初期評価>
・他の患者と同様にまずはABCの安定化を図ることを最優先としつつ、ルート確保し、低血糖症の除外などを進める。
・病歴あるいは画像検査により頚椎における外傷の可能性が除外されるまでは頚椎固定を行うべきである。
・頭蓋内圧上昇をきたしている可能性がある場合には頭部挙上30度を維持するべきである。ただし、脳梗塞が原因である場合には頭部挙上せずに水平に保つこととする。
・臨床的にオピオイド中毒が示唆される場合にはナロキソンを投与する(投与例: ナロキソン1mL(0.2mg)を緩徐に静注. 状態をみながら1mLずつ追加投与.)。
・ベンゾジアゼピン系薬剤による中毒が疑われる場合にはフルマゼニルを投与することを検討する(投与例: アネキセートを初回0.2mgを緩徐に静注. 覚醒状態が得られなければ1~4分後に0.1mgを追加投与し, 必要に応じて1分間隔で0.1mgずつ追加.)。フルマゼニルは効果発現までの時間が1分間程度と短く、持続時間も15~140分と短いことにも留意する。またフルマゼニルの投与により、ベンゾジアゼピン系薬剤の離脱症状を誘発する場合があるため注意する。
・意識障害の評価にはJCSやGCSを利用する。
<病歴聴取>
・目撃者や家族などから可能な限り情報収集を行いつつ、過去の診療記録などを参考にする。
<身体診察>
・神経診察は病巣の特定、脳幹障害を示唆する所見がないかどうかを把握するために行われる。
・まずは病巣が片側大脳半球に位置するか、両側大脳半球か、あるいは脳幹にあるのかを迅速に判断する必要がある。
・最低限、①脳神経系(眼位/眼球運動, 瞳孔, 脳幹反射) ②髄膜刺激徴候 ③四肢の運動(左右差, 筋トーヌス, 不随意運動) は確認するべきと思われる。
<眼位/眼球運動>
・自発的に開眼できない場合には眼瞼を軽く持ち上げて眼位を観察することとなる。健常者であれば眼瞼を持ち上げると眼球は上方へ偏倚する(Bell現象)。
・テント上病変では通常は患側への眼球偏位が生じる。一方で、テント下病変(脳幹部など)では健側への偏倚が生じる。
・てんかん(epilepsy)では過剰放電が生じている大脳皮質と反対側への偏倚が生じる。
・下方への眼球偏位は視床出血や中脳障害で認められ、鼻尖位をとる。
・片側の眼球が下内方へ偏倚し、かつ対側の上外方へ偏倚する状態を斜偏倚(skew deviation)といい、通常は下方へ偏倚がみられる側の脳幹障害が認められる。
・代謝性脳症では眼球が左右に緩徐に動く場合があり、Roving eye movementとも呼ばれる。この場合、脳幹機能は保たれていることが示唆される。
・両眼が急速間欠的に下転し、緩徐に正中へ戻るケースをOcular bobbingと呼び、主に橋障害で認められる。
<瞳孔>
・瞳孔径が5mm以上の場合を散瞳と、2mm以下の場合を縮瞳と判断する。瞳孔が左右で0.5mm以上異なる場合は瞳孔不同と判断する。
・両側の顕著な縮瞳では脳幹出血(特に橋出血)が示唆され、通常は正中固定される。
・両側の散瞳は低酸素血症でみられる。
・片側性の散瞳ではまずは動眼神経麻痺を疑うため、対光反射の評価も行う。状況によっては脳ヘルニアを疑うこととなる。
<脳幹反射>
・頭位眼反射や角膜反射を確認することが有用である。
・頭位眼反射(oculocephalic reflex)では健常者であれば頭を回旋させた方向と逆方向にスムーズに両目が動くはずである。しかし、そういった反応が欠如していれば脳幹障害(特に中脳~橋の障害)が示唆される。
・角膜反射はティッシュの先などで角膜に触れた場合、健常者であれば速やかに閉眼する。しかしこの反射が欠如している場合には脳幹障害(特に橋障害)が示唆される。
<四肢の運動>
・左右差については主にArm dropping testや膝立て試験などで確認する。
・筋トーヌスは痙直や固縮の有無について確認する。痙直では素早く動かすと抵抗がみられ、緩徐に動かすと抵抗が軽減するのが特徴で、錐体路障害が示唆される。固縮では屈筋群と伸筋群とのいずれも筋トーヌスが亢進しているのが特徴で、パーキンソニズムや悪性症候群や代謝性脳症が示唆される。
臨床検査
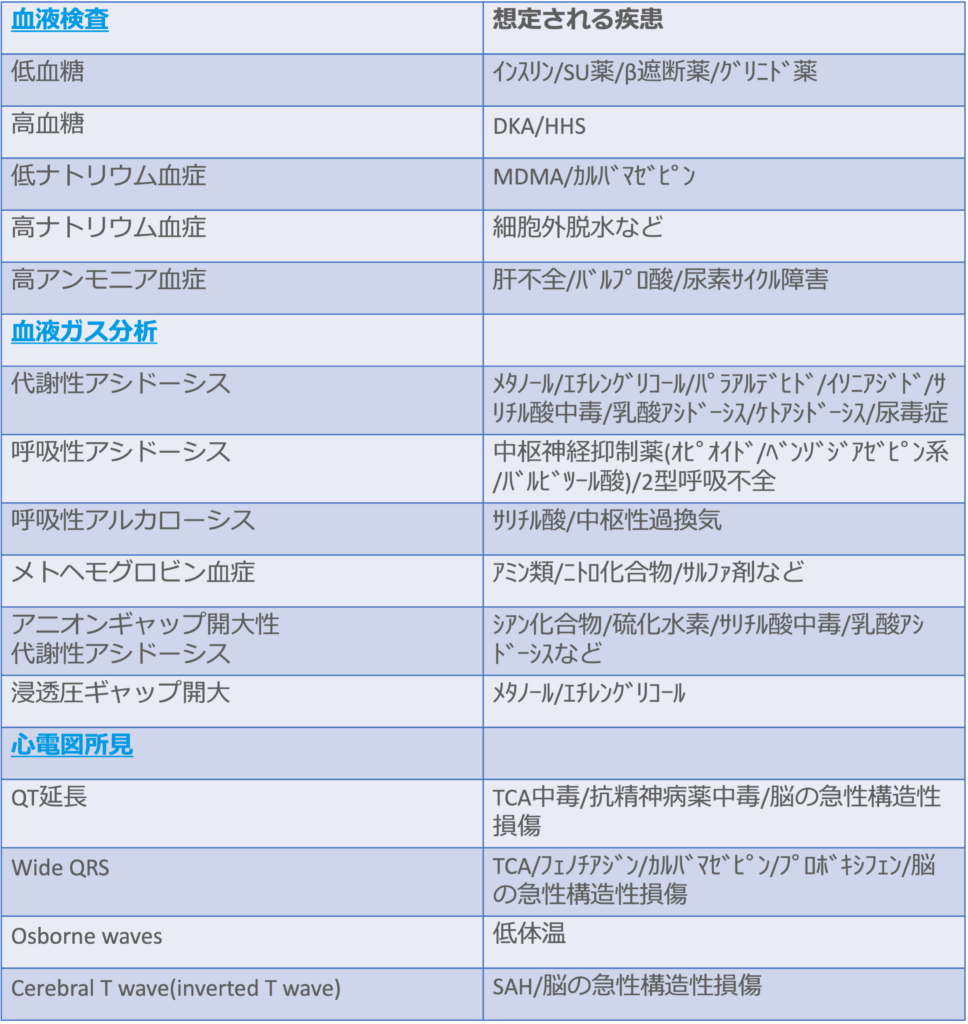
・初期評価を進めるとともに、血糖測定、血液検査、血液ガス分析、心電図検査をまず行うべきである。心電図検査により薬剤性の可能性や被疑薬の種類を想定できる場合がある。
・PaCO2の値は換気状態を評価することに有用であるため、血液ガス分析は原則として静脈検体でなく、動脈検体で行う。
頭部画像検査
・意識障害のケースの全例でCT撮像を要するということはないが、診断が不明確なケース、総合的に脳の構造的異常が疑われるケース、頭部外傷歴のあるケースでは頭部CT撮像が行われる。
・CT撮像では特に頭蓋内出血/血腫、水頭症、脳槽の消失、mid-line shift、微細な視床所見の異常、hyperdense basilar arteryの有無についてを特に評価するべきである。
・CT撮像で原因が特定できない場合、MRI撮像や血管画像検査の必要性を検討することとなる。CT撮像では脳底動脈閉塞、可逆性脳血管攣縮症候群(RCVS)、早期の視床および脳幹の脳卒中、脳静脈洞血栓症などの血管性疾患や、高血圧性脳症などを見逃す可能性がある。
<意識障害の診断フロー>
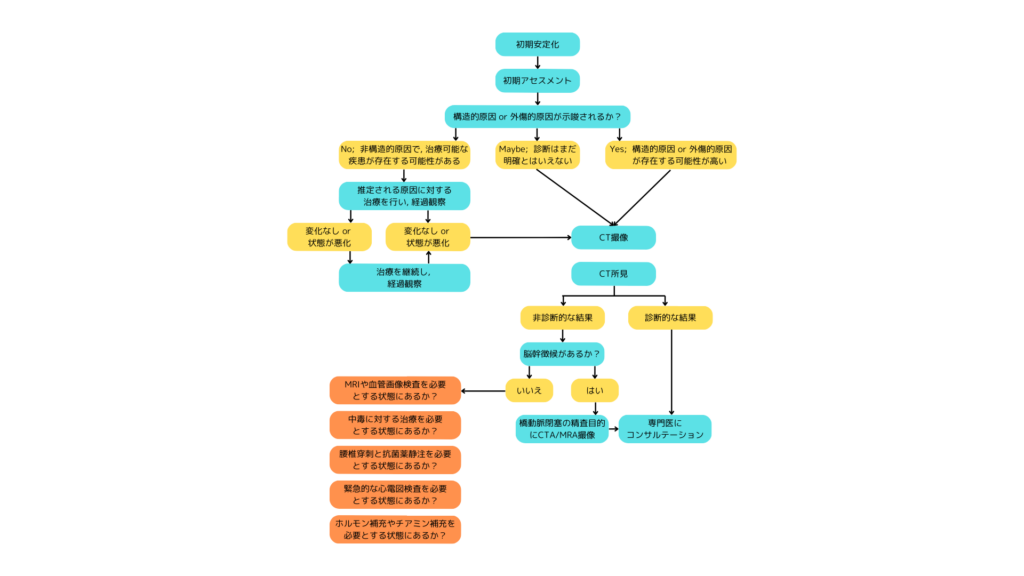
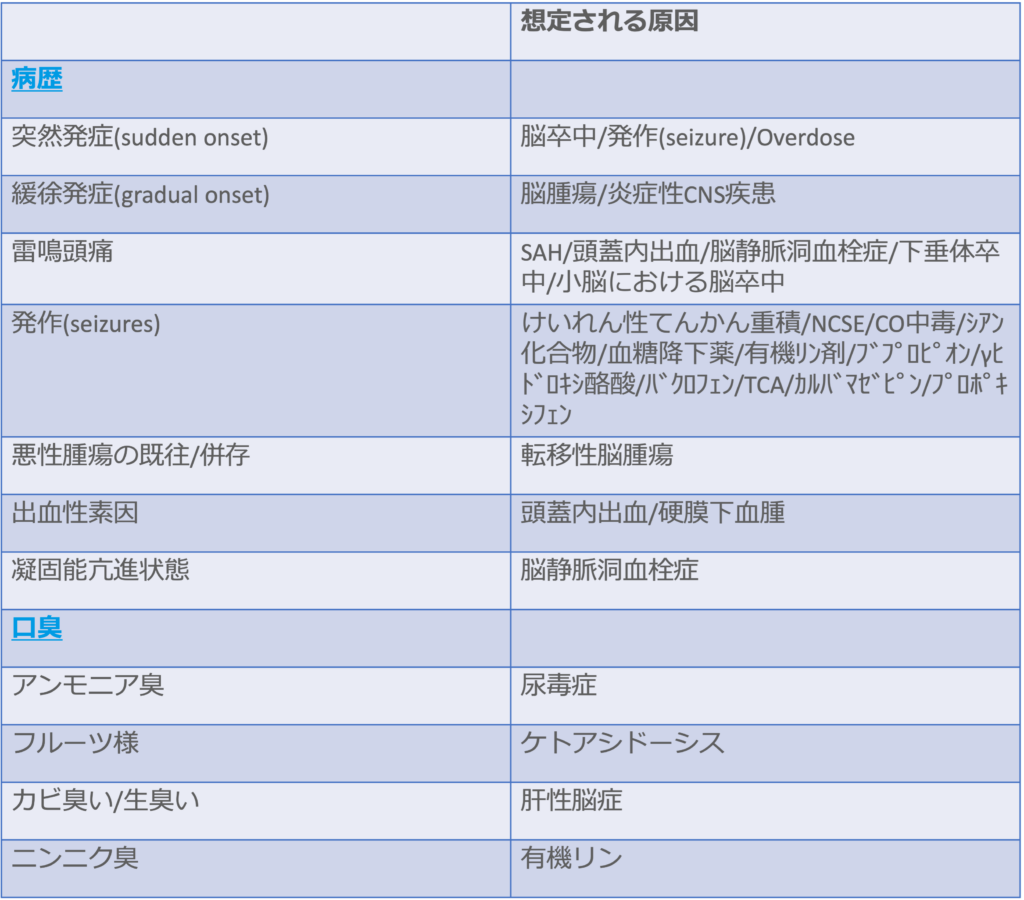
<病歴・口臭による鑑別>
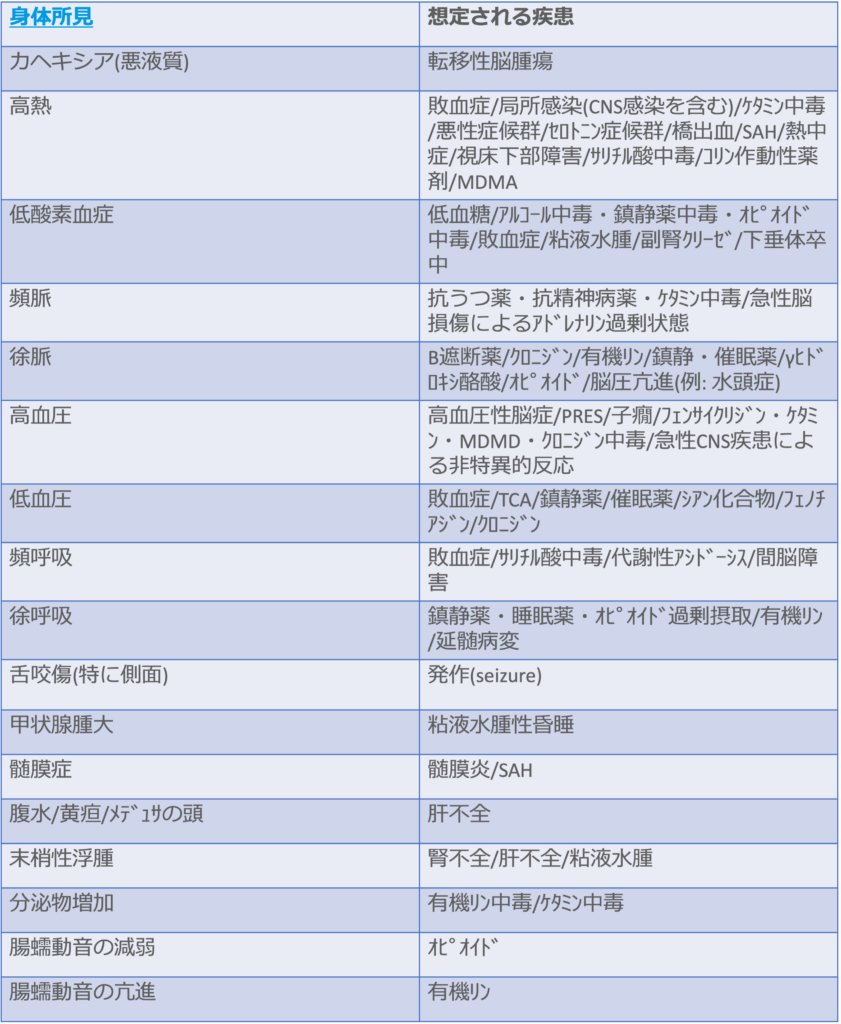
<身体所見による鑑別>
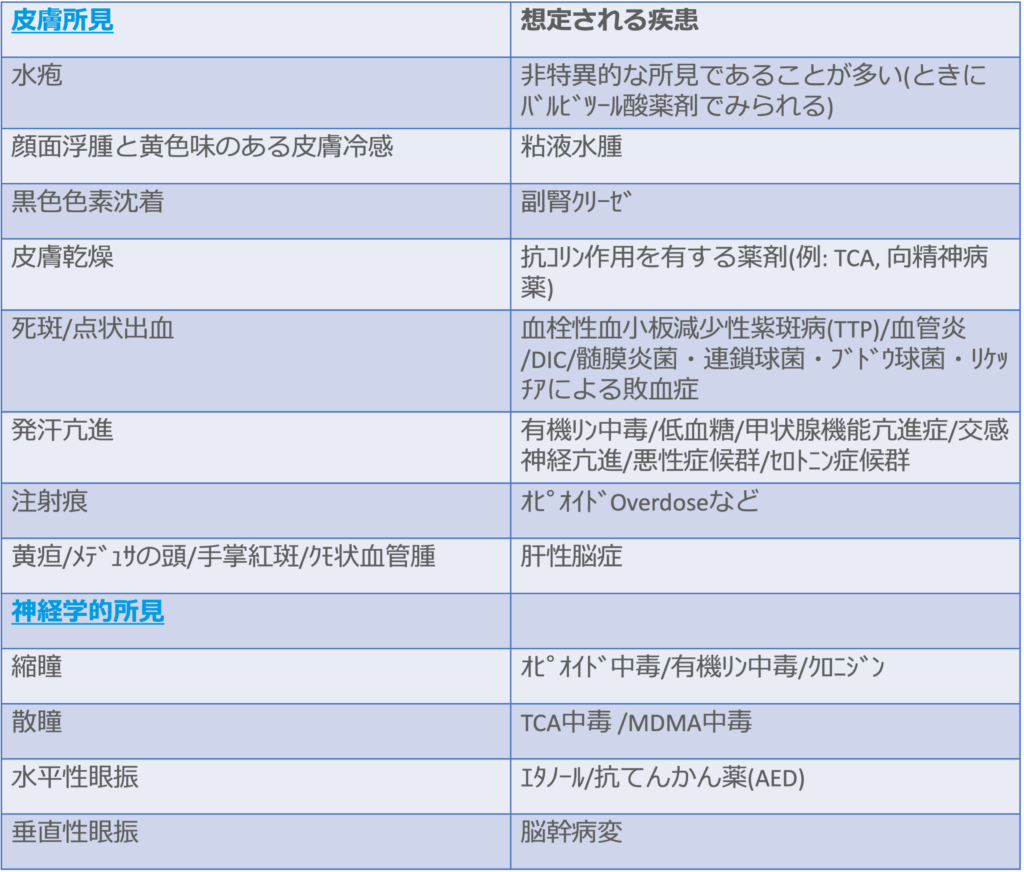
<皮膚所見・神経学的所見による鑑別>
<血液検査・血液ガス分析による鑑別>
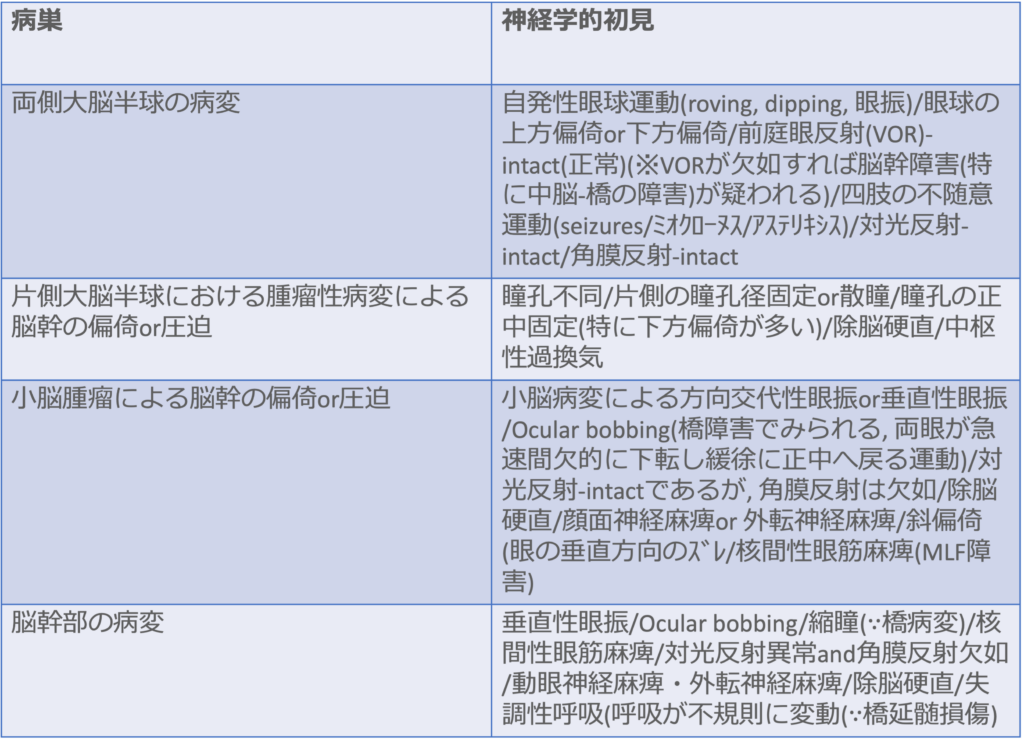
<神経学的所見と想定される病巣の組合せ>
―――――――――――――――――――――――――――――
<参考文献>
・Edlow JA, Rabinstein A, Traub SJ, Wijdicks EF. Diagnosis of reversible causes of coma. Lancet. 2014 Dec 6;384(9959):2064-76. doi: 10.1016/S0140-6736(13)62184-4. Epub 2014 Apr 21. PMID: 24767707.

