DIC(disseminated intravascular coagulation)
DICとその病型
・播種性血管内凝固(以下DIC: disseminated intravascular coagulation)は様々な基礎疾患により全身性に血液凝固亢進状態となることによる症候群で、臓器不全をきたすことがある。
・重度の敗血症、全身性炎症状態、外傷、悪性疾患などは凝固系の活性化を招く。
・DICにおける凝固異常は凝固亢進のベクトルと線溶亢進のベクトルの和によって変わる。
・線溶亢進のベクトルが優位な場合、出血が主な症状となる。この病型を線溶亢進型DICと呼ばれる。急性前骨髄球性白血病(APL)などの白血病、産科合併症、大動脈瘤などの患者でみられやすい。
・凝固亢進のベクトルが優位な場合、血栓症による臓器不全が主な症状となる。この病型を凝固亢進型DICや臓器不全型DICなどと呼ばれる。敗血症などの感染症患者で多くみられやすい。
・線溶亢進と凝固亢進との両者のベクトルが顕著なケースでは十分な輸血を行わなければ出血が生じ、出血死することもある。このようなDICはmassive bleeding type of DICやconsumptive type of DICと呼ばれる。
・両者のベクトルが小さい場合は臨床症状がほとんどみられないが、臨床検査異常だけみられることが多い。このようなDICを無症候性DIC(non-symptomatic type of DIC)やpre-DICと呼ばれる。
・DICの病型は上記4つに大別され、それぞれ治療方針が異なる場合がある。さらにDICの病型は変化する可能性もある。なお、固形癌を基礎疾患としたDICでは標準治療への反応性が不良な場合がある。
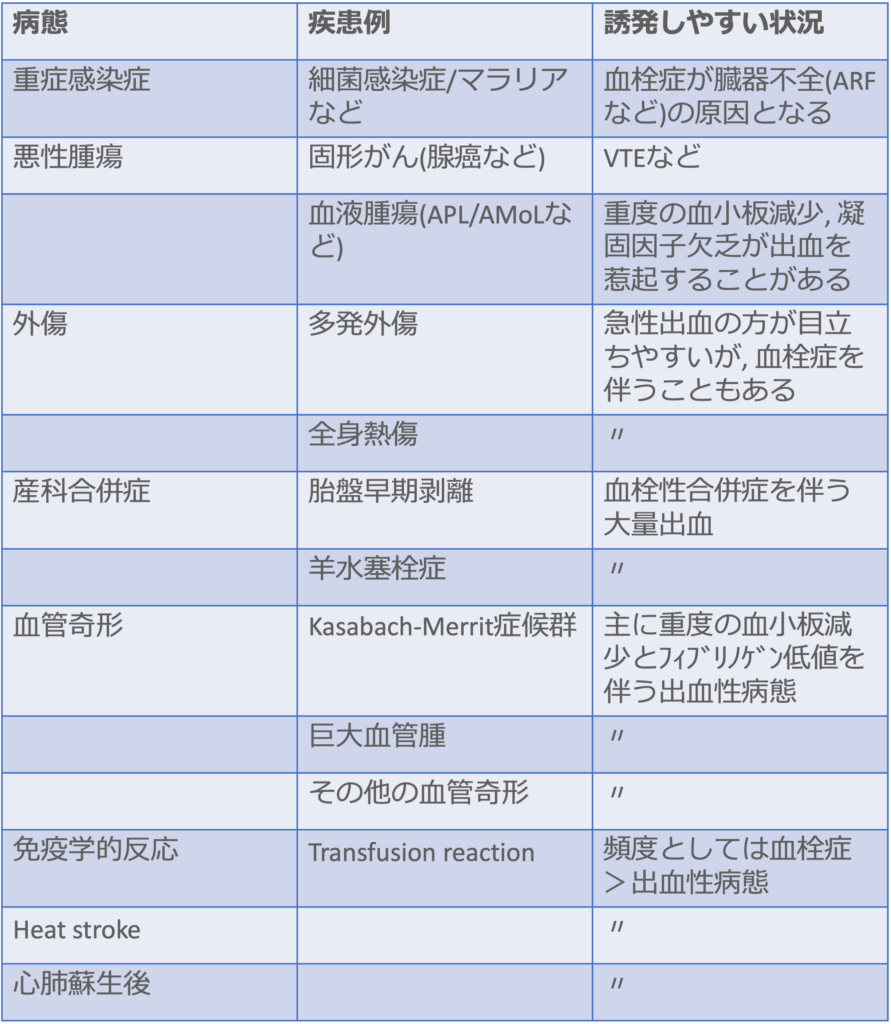
<DICの誘因となる主な疾患>
DICの診断
・DICの診断には例えばPT、APTT、Plt、Fib、FDPなどが利用される。
・DICはの診断基準は国際血栓止血学会(ISTH)、厚生労働省(JMHLW)、日本救急医学会(JAAM)などから提唱されている。本邦における前向き研究ではこの3つの診断基準によるDICの予後予測の精度に関して有意差が認められなかったと報告されている。
・JMHLWスコアはDICの重症度とよく相関していて、予後予測に使用可能である。ISTHスコアも予後と相関しやすいことが知られる。
・JAAMスコアは敗血症性DICの検出に関して感度が高い。
・出血型DICはISTHおよびJMHLWの診断基準を用いると診断しやすく、臓器不全型DICはJAAMの診断基準によって診断するのが良い。
・massive bleeding type of DIC、consumptive type of DICは3つの診断基準のいずれも使用可能である。しかし、無症候性DICの診断は困難である。無症候性DICの診断はあくまで血清学的検査がベースとなる。
<急性DIC診断基準(日本救急医学会)>

※4.5点以上でDICと診断される
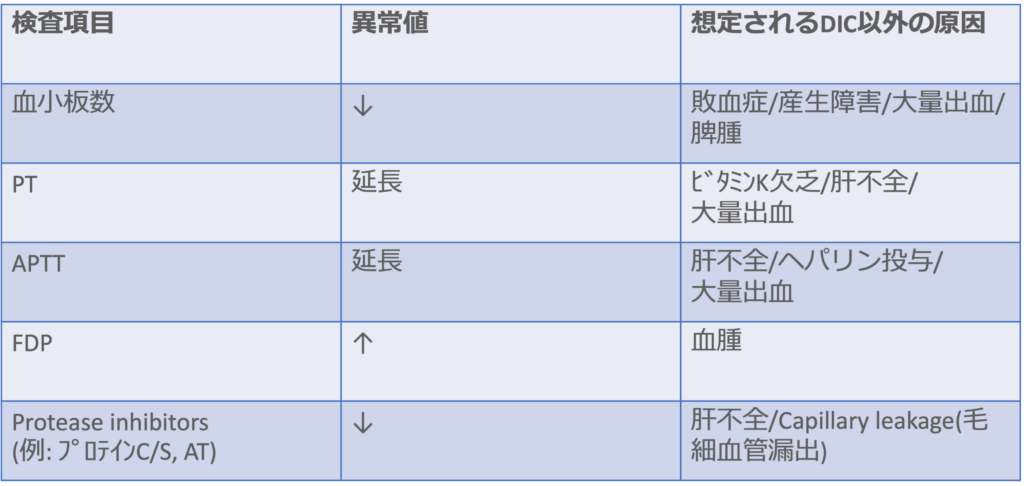
臨床検査
・DIC患者の約50%では臨床経過のなかでPT延長が確認される。しかし、PT延長は肝疾患やビタミンK欠乏症の患者でもしばしば認められるため、鑑別を要する。
・Plt低下はDICの鋭敏な兆候といえる。
・Fib低下は白血病や産科合併症としてのDICの診断に関して重要な指標となるが、敗血症性DICの多くのケースでは認められない。
・FDP、D-ダイマーなどのフィブリン関連マーカーの上昇はフィブリン形成を反映する。
・DICではアンチトロンビン(AT)やプロテインC(PC)などが低下していることがしばしば確認される。AT活性はヘパリンの有効性をはかるのにもときに有用であるが、肝機能やアルブミン濃度の影響も受けることに留意が必要。
・Plt、PT、ATは臓器不全型のDICの診断に有用である。一方で、アンチトロンビン複合体などの止血マーカーは無症候性DICの診断に有用である。
・DICは単一の検査異常のみで診断することは困難で、あくまで複数の検査マーカーの組合せに基づいて診断することが推奨されている。
<DICでみられる主な検査異常>
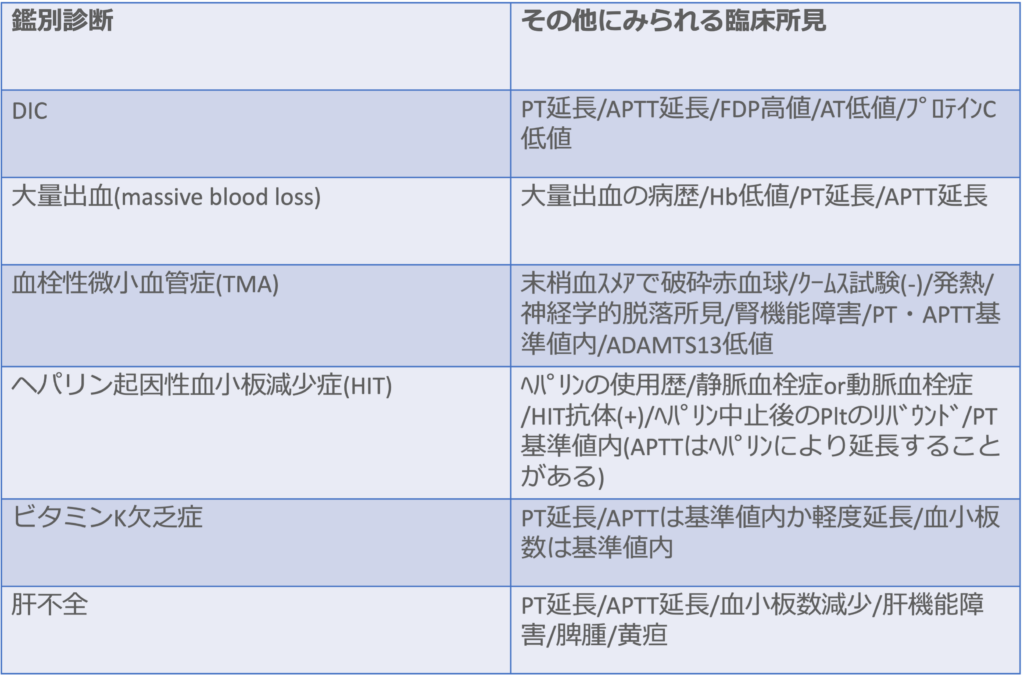
<DICの主な鑑別疾患>
治療
・DICを引き起こした基礎疾患に対する治療がDIC治療の要である。すなわち細菌感染症に対する抗菌薬治療やドレナージ、悪性腫瘍に対する抗がん剤や手術などが重要である。
・基礎疾患が適切にマネジメントされることで、DICが軽快することも少なくない。
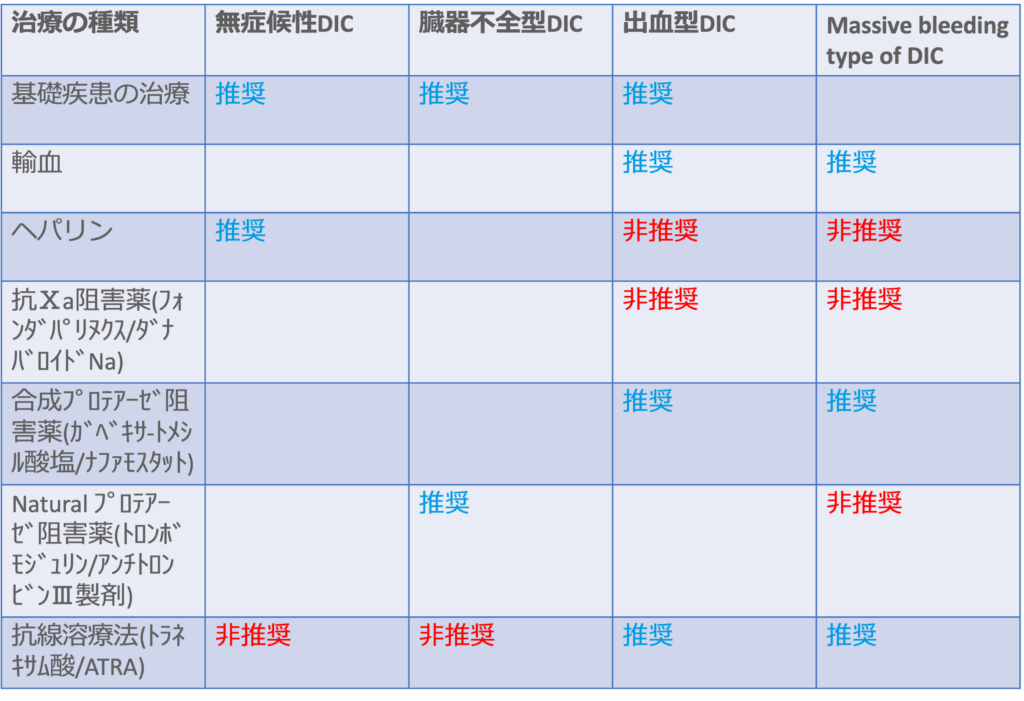
・一般的に出血型DIC,臓器不全型DIC、無症候性DICの患者に対しては基礎疾患に関する治療が優先され、massive bleeding type of DICの患者に対しては輸血の必要性が高くなる。
<輸血>
・Plt、凝固因子、Fbgが著減しているケースでは出血リスクが高まる。
・出血リスクが高いDIC患者、侵襲的処置を必要とするような出血が認められる患者では血小板濃厚液(PC)および新鮮凍結血漿(FFP)の投与が推奨されている。また、massive bleeding type of DICや出血型DICの患者にはPCおよびFFPの投与が検討される。
・血小板輸血のトリガー値はDIC患者の臨床状態によって異なる。通常は「血小板数が2~5万/μLかつ止血困難な場合」や「1~2万/μLの場合」などで適応となる。
・通常、「PT-INR 2.0以上、APTT基準値上限の2倍以上、Fbg≦150mg/dL」の場合にFFPは投与が検討される。
<ヘパリン>
・血栓症が優勢なDICのケースでは治療用量でヘパリン投与を行うことを考慮する。
・小規模RCTでは低分子ヘパリン(LMWH)が未分画ヘパリン(UFH)よりもDICの治療において優れていることが示されている。DIC患者ではVTE発症リスクも高く、LMWHおよび機械的圧迫法を用いたVTE予防を行うことが標準的である。
・出血型DICやmassive bleeding type of DICの患者では出血リスクがさらに高まるため、ヘパリン投与は非推奨である。しかし、無症候性DIC患者では特に下肢DVTの発症予防のために推奨される。
<抗Ⅹa阻害薬>
・フォンダパリヌクス、ダナパロイドNaはいずれもATを特異的に活性化しⅩa因子を阻害する。
・フォンダパリヌクスは整形外科手術後のDVT予防に推奨されているが、重症患者やDIC患者への使用を指示するエビデンスがほとんど存在しない。
・ダナパロイドNaは本邦ではDICの治療に用いられることがあるが、死亡率やDICの病勢の改善に寄与することを示したRCTは存在しない。
・これらの薬剤は腎不全患者においても使用が推奨されない。
<合成プロテアーゼ阻害薬>
・合成プロテアーゼ阻害薬であるガベキサートメシル酸塩、ナファモスタットは線溶系亢進、凝固系に対する拮抗作用、補体系活性化作用など、様々な作用を有する。
・ガベキサートメシル酸塩、ナファモスタットは本邦においてしばしば使用されてきたが、DICの死亡率や病勢の改善に寄与することを示したRCTは存在しない。
<Naturalプロテアーゼ阻害薬>
・臨床的に重症な患者を対象にしたRCTは数多く存在するが、ほとんどのRCTは敗血症患者を対象にしたものであり、DICは患者を対象にしたRCTはわずかである。
・重症敗血症患者の死亡率の改善に関してAT製剤の効果を評価した大規模多施設RCTでは投与群における死亡率の有意な低下は示されなかった。
<抗線溶療法>
・抗線溶薬は出血の治療に有効であるが、臓器不全型DICや無症候性DICの患者への使用は一般的に推奨されない。
・トラネキサム酸(TXA)による治療が外傷患者の死亡率を有意に低下させることはRCTで示されている。
<DICの4病型と推奨される治療法>
―――――――――――――――――――――――――――――――――
<参考文献>
・Wada H, Matsumoto T, Yamashita Y. Diagnosis and treatment of disseminated intravascular coagulation (DIC) according to four DIC guidelines. J Intensive Care. 2014 Feb 20;2(1):15. doi: 10.1186/2052-0492-2-15. PMID: 25520831; PMCID: PMC4267589.
・Levi M, Scully M. How I treat disseminated intravascular coagulation. Blood. 2018 Feb 22;131(8):845-854. doi: 10.1182/blood-2017-10-804096. Epub 2017 Dec 18. PMID: 29255070.
・Levi M. Diagnosis and treatment of disseminated intravascular coagulation. Int J Lab Hematol. 2014 Jun;36(3):228-36. doi: 10.1111/ijlh.12221. PMID: 24750668.

