リンパ節腫大 lymphadenopathy
リンパ節腫脹とその疫学/基本的な考え方
・多くのリンパ節腫大(Lymphadenopathy)は良性疾患で、なおかつSelf-limitedな経過をたどる。
・通常、10mm以上の大きさの場合に有意な腫大と捉える。ただし、鼡径リンパ節は特に若年者では生理的腫大もみられるため、15~20mm以上を有意な腫大と捉えることが多い。
・病因としては腫瘍性、感染性、自己免疫性、薬剤性、その他に大別される。
・通常、病歴と身体所見とで原因が特定できることが多い。原因が不明な場合では局所性リンパ節腫大と全身性リンパ節腫大とに分けられる。
・局所性リンパ節腫大では解剖学的にリンパ流を考慮して、原因を特定することもできる。
・全身性リンパ節腫大は異なる2つ以上の非連続的な領域でリンパ節腫大がみられる場合を指す。
・腫瘍性のリンパ節腫大のリスク因子としては、男性であること、鎖骨上リンパ節に腫大がみられること、発熱/寝汗/体重減少などの全身症状を伴うことなどが挙げられる。
・プライマリケアの現場では当初、原因不明のリンパ節腫大の年間発生率は0.6%で、このうち悪性腫瘍が関連する割合は1.1%である。原因不明のリンパ節腫大を呈する40歳以上の患者の4%では悪性腫瘍が認められ、40歳未満の患者では0.4%で悪性腫瘍が認められる。
・ステロイド投与は病理結果に影響を及ぼすため、可能な限り診断がつくまでは投与を避けることが無難。切除生検は悪性リンパ腫と反応性リンパ節腫大とを区別するために有用である。
・鑑別疾患に関するネモニクスに”MIAMI”が存在する。
<MIAMI>
・Malignancies:
・カポジ肉腫, 白血病, リンパ腫, 転移性腫瘍, 皮膚腫瘍(悪性黒色腫)
・Infections:
・ブルセラ症, ネコひっかき病, 皮膚軟部組織感染症(SSTI),
・鼡径リンパ肉芽腫(主にクラミジア菌由来), 梅毒, 結核
・クリプトコッカス症, ヒストプラスマ症など
・アデノウイルス, サイトメガロウイルス, 肝炎ウイルス, 帯状疱疹
・HIV感染症, 風疹, 真菌感染症, 寄生虫感染症, ライム病
・リケッチア症, 疥癬, トキソプラズマ症な
・Autoimmune:
・皮膚筋炎, 関節リウマチ, Sjögren症候群, 成人発症スティル病, 全身性エリテマトーデス(SLE)
・Miscellaneous:
・Castleman病, ランゲルハンス細胞組織球症, 川崎病, 菊池病, 木村病, サルコイドーシス
・Iatrogenic:
・薬剤性, 血清病
・薬剤性の主な被疑薬としてはアロプリノール/アテノロール/カプトプリル/カルバマゼピン/金製剤/ヒドララジン/ペニシリン系抗菌薬/フェニトイン/プリミドン/プリメタミン/キニジン/ST合剤などが挙げられる。
病歴
・患者の年齢、リンパ節腫大がみられる期間、曝露因子、関連症状、部位(限局性か全身性か)、最近の感染症発症歴、予防接種歴などは病因の特定に有用である。
年齢/期間
・健常小児の約1/2で常にリンパ節腫大がみられる。
・小児のリンパ節腫大のほとんどは良性疾患あるいは感染性である。
・成人あるいは小児ではリンパ節腫大が2週間以内に消退するか、あるいは大きさに変化がないまま12ヶ月以上続くケースでは腫瘍性の可能性が低い。ただし、例外的に低悪性度Hodgkinリンパ腫、低悪性度非Hodgkinリンパ腫が鑑別に挙げられ、通常全身症状を伴う。
曝露歴
・山間部などを含む環境、旅行、動物や昆虫への曝露歴の聴取は重要。
・慢性的に使用している薬剤、感染症への曝露、直近で実施した予防接種歴なども確認の余地がある。
・鉱業、金属に関わる職業歴などの聴取も重要。
・鼡径リンパ節、頸部リンパ節では性感染症やOral sexなどが関係する場合があり、Sexually historyの聴取も重要。
随伴症状
・関節痛、筋力低下、皮疹などは自己免疫性の病態を想定することに役立つことがある。
・発熱、悪寒、易疲労感、倦怠感などの症状は感染性の病態を示唆することがある。
・発熱、盗汗、体重減少は悪性リンパ腫をはじめとした腫瘍性病態を疑わせる。
身体所見
・局所性リンパ節腫大か、全身性リンパ節腫大かを区別するためにも全身の体表リンパ節の触診を行うべきである。
・リンパ節腫大の領域に応じて、想定される病因、疾患が異なる。
・脾腫の有無も重要で、伝染性単核球症(IM)、リンパ急性白血病、悪性リンパ腫、サルコイドーシスなどの発見に有用な場合がある。
・リンパ節の性状の評価は重要で、特に大きさ、圧痛の有無、可動性、硬さなどを評価する。
・無痛性で、硬く、可動性不良なリンパ節では悪性腫瘍の関与を想定する。しかし、触診所見のみで全てを明確に鑑別することは困難である。たとえば腫瘍性であっても、比較的短期間で拡大したリンパ節では圧痛を伴うことがある。
・圧痛のあるリンパ節腫大では感染性の可能性も想定されるが、リンパ節内の出血や壊死を反映していることもある。
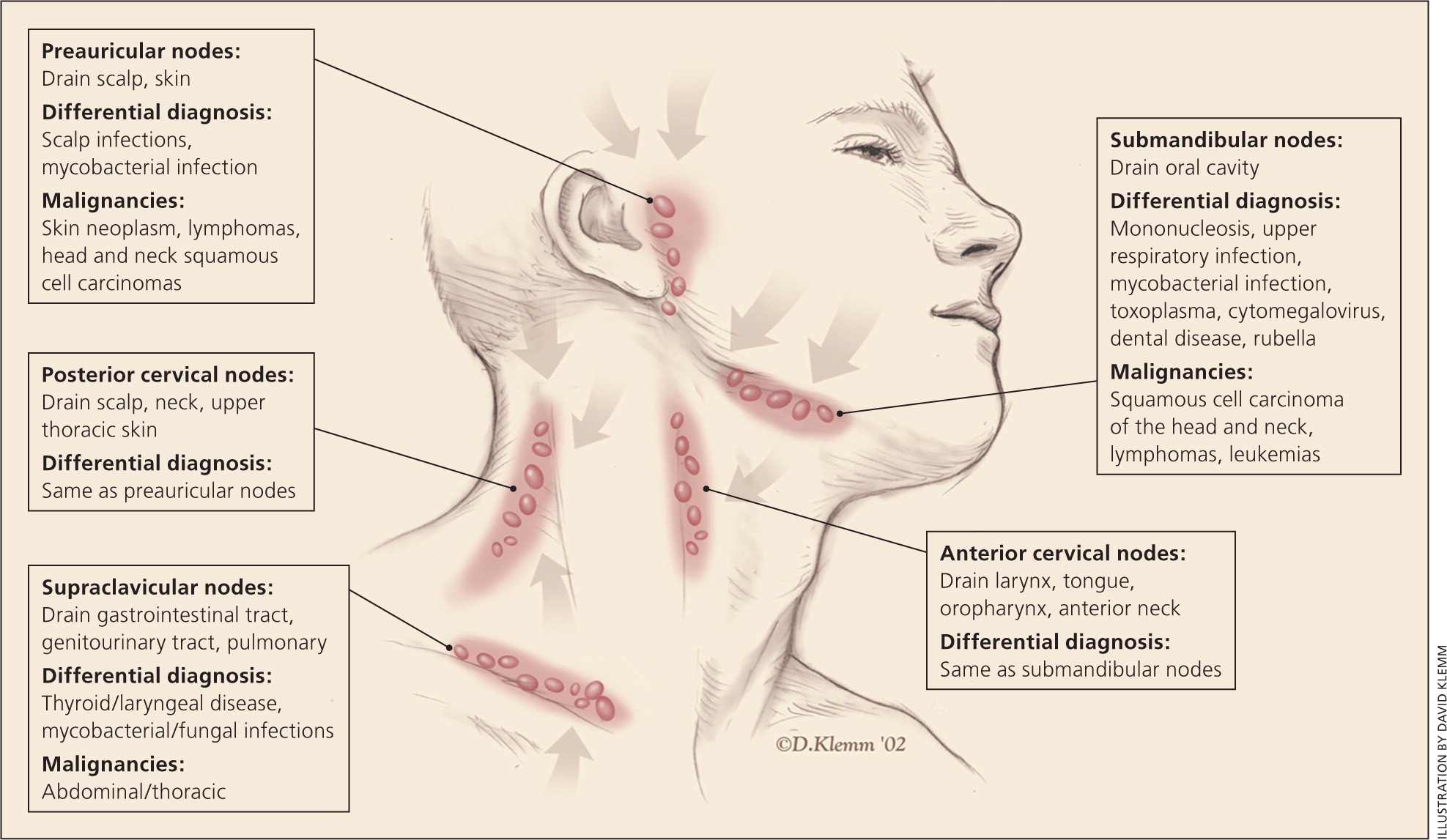
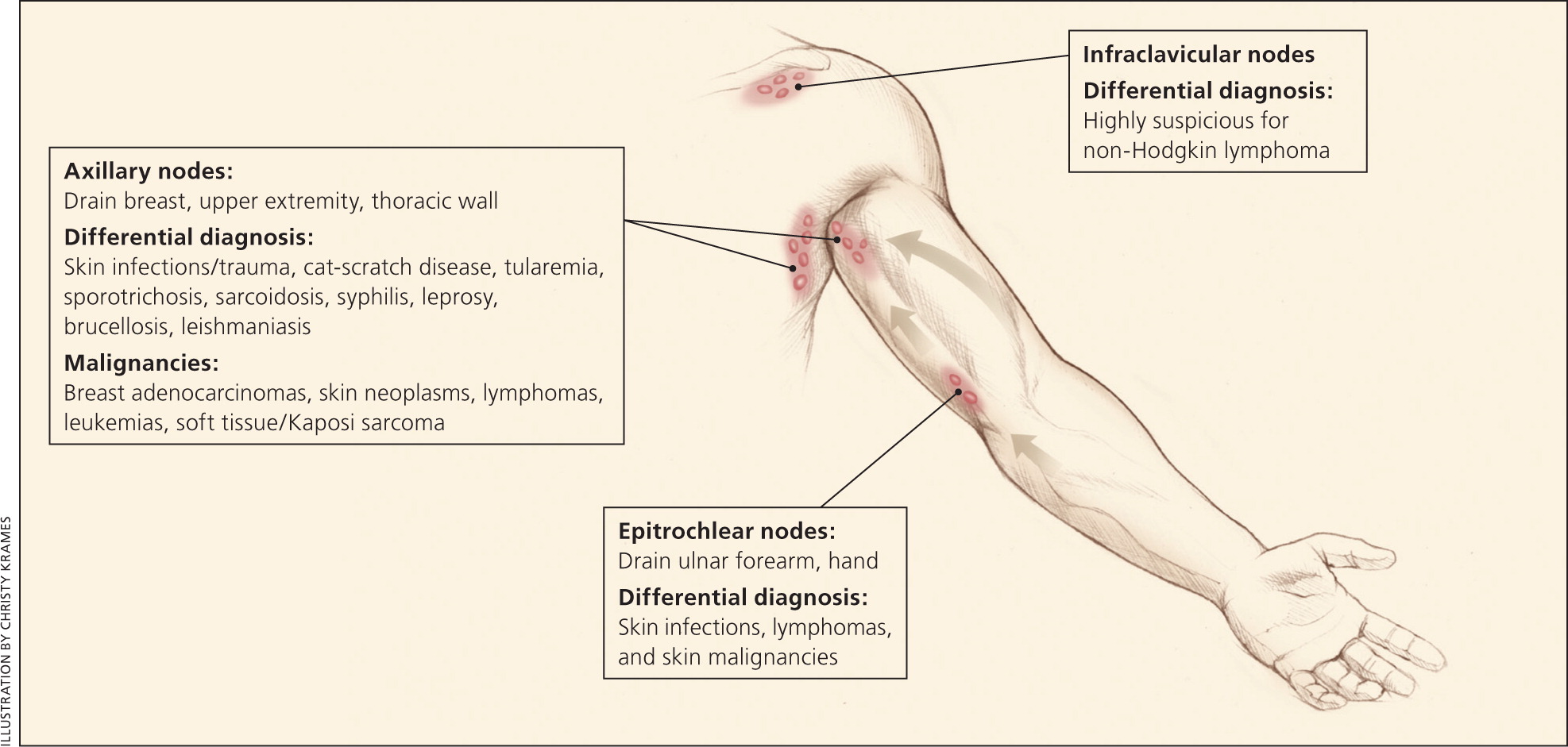
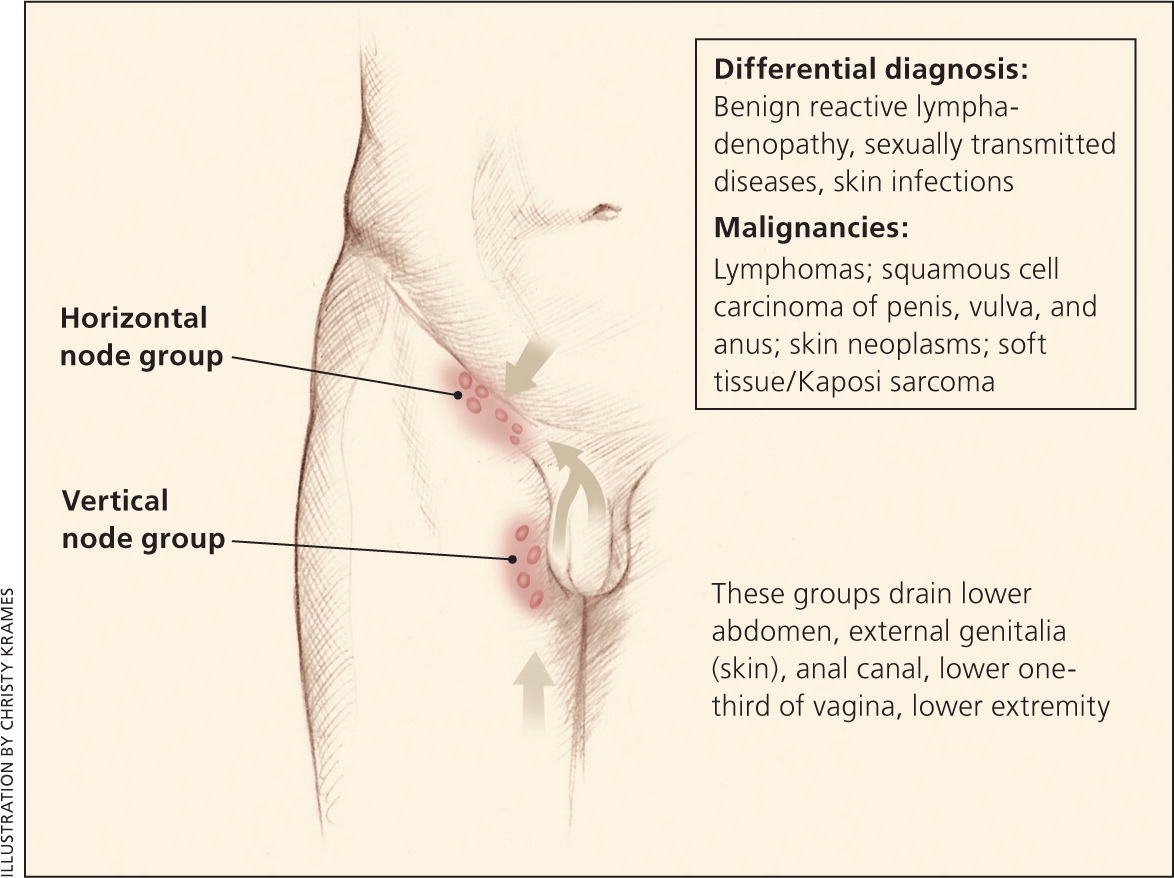
限局性リンパ節腫大
<頭頸部>
・頭頚部リンパ節はオトガイ下リンパ節(submental)、顎下リンパ節(submandibular)、前頸部リンパ節(anterior)、後頚部リンパ節(posterior)、耳介前リンパ節(preauricular)、鎖骨上リンパ節(supraclavicular)に区別される。
・感染性疾患は頭頚部リンパ節腫大の主な原因である。
・炎症性の頸部リンパ節腫大では進行が早く、一般的に黄色ブドウ球菌、連鎖球菌が関係し、ときに切開排膿も必要となる。
・数ヶ月続くリンパ節腫大では非結核性抗酸菌症(NTM)、ネコひっかき病、菊池病、サルコイドーシス、川崎病が原因となることがあり、しばしば悪性腫瘍と鑑別が困難である。
・成人における鎖骨上リンパ節腫大は腹腔内悪性腫瘍の高リスク所見とされていて、早急な評価を要する。通常、鎖骨上リンパ節腫大がみられるケースの34~50%で悪性腫瘍が関連していて、40歳以上では特にリスクが高い。
<腋窩>
・同側上肢の感染あるいは外傷は腋窩リンパ節腫大(axillary)の主な原因である。
・比較的多い原因としてはネコひっかき病、野兎病、スポロトリコーシスである。
・感染性疾患や外傷エピソードが指摘できない場合ではHodgkinリンパ腫や非Hodgkinリンパ腫などの悪性疾患が強く疑われる。特に乳癌、肺癌、甲状腺癌、胃癌、大腸癌、膵癌、卵巣癌、腎癌、悪性黒色腫は腋窩リンパ節に転移しやすい。
・シリコン製乳房が存在する場合、シリコン粒子への炎症反応により腋窩リンパ節腫大をきたすことがある。
<滑車上>
・滑車上リンパ節(epitrochlear)は大きさによらず、触知すること自体が異常所見と捉えられる。
・通常は悪性リンパ腫、悪性黒色腫を想定する。そのほか、同側上肢の感染症、サルコイドーシス、二期梅毒なども鑑別に挙げられる。
<鼡径部>
・鼡径リンパ節腫大(inguinal)は健常者でもみられる。特に熱帯地帯では裸足で屋外を歩く人のなかでもよくみられる。
・一般的な原因としては単純ヘルペスウイルス感染症、鼡径リンパ肉芽腫(クラミジア菌により惹起される)、硬性下疳、梅毒などの性感染症、下肢の皮膚軟部組織感染症などが挙げられる。
・一般的に悪性リンパ腫は鼡径リンパ節には生じにくい。
・鼡径リンパ節腫大に関連しやすい悪性腫瘍としては陰部の悪性腫瘍、尿道癌、黒色腫などが挙げられる。
全身性リンパ節腫大
・全身性リンパ節腫大とは2つ以上の非連続的なリンパ節が腫大している状態を指す。
・主に感染性、自己免疫性、腫瘍性の疾患で全身性リンパ節腫大がみられやすい。
・全身性リンパ節腫大をきたす良性疾患としては伝染性単核球症(IM)などのSelf-limitedなウイルス感染症、薬剤性が挙げられる。
・そのほかの原因としては急性HIV感染症、活動性結核感染症(Tb)、クリプトコッカス症、サイトメガロウイルス感染症、カポジ肉腫、全身性エリテマトーデス(SLE)などが挙げられる。また、白血病、悪性リンパ腫、進行した転移性腫瘍なども鑑別に含まれる。
診断アプローチ
・病歴と身体所見から良性疾患あるいはSelf-limitedな病態が想定される場合には経過観察を行う。
・感染性あるいは自己免疫性の病因が想定される場合には特異的な検査の実施を行う。
・病歴と身体所見から腫瘍性の病態が存在する可能性が低いと考えられる場合には4週間ほど経過観察する期間を設けることができる。
・全身性リンパ節腫大ではルーチンの臨床検査に加えて、自己免疫性疾患や感染性疾患に関するWorkupに取り組むべきである。
・超音波検査、CT撮像などはリンパ節の質的評価に有用。
・診断が不確実な場合や4週間の経過観察で改善しない場合には生検が推奨される。
・急性の片側性頚部リンパ節炎で、全身症状を伴う小児のケースでは抗菌薬の経験的治療が行われることがある。通常、黄色ブドウ球菌、連鎖球菌をカバーする抗菌薬を選択する。
・ステロイド投与は病理結果を修飾する場合があるため、可能な限り確定診断をつけられるまで投与を回避するべきである。
―――――――――――――――――――――――――――――――
<参考文献>
・Gaddey HL, Riegel AM. Unexplained Lymphadenopathy: Evaluation and Differential Diagnosis. Am Fam Physician. 2016 Dec 1;94(11):896-903. PMID: 27929264.

